Chronická pankreatitida
a Carola Felchner, vědecká novinářkaDr. med. Julia Schwarz je nezávislá spisovatelka v lékařském oddělení
Více o odbornících naCarola Felchner je nezávislá spisovatelka v lékařském oddělení a certifikovaná poradkyně pro školení a výživu. Než se v roce 2015 stala nezávislou novinářkou, pracovala pro různé odborné časopisy a online portály. Před zahájením stáže studovala překlady a tlumočení v Kemptenu a Mnichově.
Více o odbornících na Veškerý obsah je kontrolován lékařskými novináři.Chronická pankreatitida je opakující se zánět slinivky břišní. Až v 80 procentech případů je to způsobeno nadměrnou konzumací alkoholu. Mezi typické příznaky patří bolest v horní části břicha ve tvaru pásu, ztráta hmotnosti, poruchy trávení a zhoršená regulace krevního cukru. Zde si můžete přečíst vše, co potřebujete vědět o chronické pankreatitidě.
Kódy ICD pro toto onemocnění: Kódy ICD jsou mezinárodně uznávané kódy pro lékařské diagnózy. Lze je najít například v lékařských listech nebo na potvrzeních o pracovní neschopnosti. K86

Chronická pankreatitida: popis
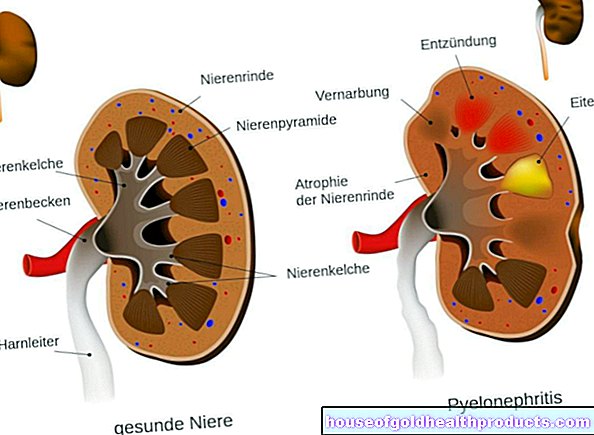
Chronická pankreatitida je neustále se opakující zánět slinivky břišní. V důsledku toho je nemocný orgán stále méně schopen plnit své úkoly - tj. Produkovat trávicí enzymy a důležité hormony (například inzulín). To stále více omezuje kvalitu života postižených. Chronická pankreatitida navíc výrazně snižuje délku života.
V Německu je každoročně nově diagnostikováno 1 500 až 8 000 lidí s chronickou pankreatitidou. Nemoc se často vyskytuje ve 3. a 4. dekádě života. Příčinou je obvykle dlouhodobá konzumace alkoholu. Chronická pankreatitida se zřídka vyvíjí v dětství. Pak často hraje roli genetická složka.
Chronická pankreatitida: příznaky
Chronická pankreatitida často začíná nenápadně a postupuje pomalu. Zpočátku jsou příznaky často jen mírné až středně závažné: Stejně jako u akutní pankreatitidy je typickým příznakem chronické formy epigastrická bolest vyzařující do pásu nebo ramen ve tvaru pásu. Často se objevují během nebo po jídle a mohou trvat několik dní. V pozdním stádiu onemocnění však pacienti často již necítí žádnou bolest v horní části břicha.
Kromě bolesti může chronická pankreatitida vyvolat příznaky jako ztráta chuti k jídlu, nevolnost a zvracení. Pacienti hubnou. Kromě toho dochází k mastnému, páchnoucímu pohybu střev.
Čím dále postupuje chronická pankreatitida, tím více je narušena produkce trávicích enzymů pro trávení tuků. Rostoucí nedostatek pankreatických enzymů znamená, že vitamíny rozpustné v tucích (A, D, E, K) již nemohou být dostatečně absorbovány z potravy. To vyvolává příznaky nedostatku vitaminu: šeroslepota (nedostatek vitaminu A), únava a poruchy chůze (nedostatek vitaminu E), sklon ke krvácení (nedostatek vitaminu K) a měkké kosti (osteomalácia způsobená nedostatkem vitaminu D).
V pokročilých stádiích chronické pankreatitidy je také snížena produkce hormonů pro regulaci krevního cukru: inzulín (snižuje hladinu cukru v krvi) a glukagon (zvyšuje hladinu cukru v krvi). V důsledku toho se u pacienta vyvine diabetes (diabetes mellitus).
Chronická pankreatitida: příčiny a rizikové faktory
Chronickou pankreatitidu způsobuje v 80 procentech případů nadměrná konzumace alkoholu (zneužívání alkoholu). Alkohol přímo poškozuje tkáň pankreatu a oslabuje imunitní systém. Alkohol inhibuje uvolňování messengerové látky interferonu, která normálně stimuluje imunitní systém. Chronickou pankreatitidu mohou také vyvolat následující faktory:
Geneticky podmíněno (dědičná pankreatitida)
V případě dědičné pankreatitidy se pankreas v dětství zanícuje. Genetická vada vede ke změněné struktuře a funkci endogenní látky, která aktivuje trávicí enzymy: trypsinogen. Trávicí enzymy se aktivují ve slinivce a ne v tenkém střevě. „Tráví“ pankreatickou tkáň, což způsobuje zánětlivou reakci.
Pacienti s cystickou fibrózou také častěji trpí chronickou pankreatitidou, protože hustý hlen brání normálnímu odtoku sekrece pankreatu.
Léky
Drogy mohou také způsobit chronickou pankreatitidu. Patří sem beta blokátory, diuretika, ACE inhibitory, estrogeny a antiepileptika. Podobně jako alkohol léky poškozují tkáně slinivky břišní a způsobují jejich zanícení.
Přebytek vápníku v hyperaktivních příštítných tělískách
Příštítná tělíska produkuje příštítný tělísek, který reguluje hladinu vápníku v krvi. Mobilizuje vápník z kostí, aby pomohl zvýšit hladinu vápníku v krvi. Když je nadbytek parathormonu, přebytečný vápník reaguje s trávicími enzymy ve slinivce břišní. Vytvářejí se kameny, které mohou způsobit chronickou pankreatitidu.
Přebytek triglyceridů (hypertriglyceridémie)
Nadbytek určitých krevních lipidů (triglyceridů) s hodnotami> 1000 mg / dl také ve vzácných případech způsobuje chronickou pankreatitidu. Přesný mechanismus za tím zatím není jasně znám. Předpokládá se, že štěpením triglyceridů (pomocí lipázy) vznikají volné mastné kyseliny, které způsobují zánět pankreatických buněk.
Autoimunitní pankreatitida
Autoimunitní pankreatitida je vzácná forma chronické pankreatitidy. Tělo stále více produkuje protilátky, které útočí na vlastní tkáň pankreatu. K vyléčení někdy stačí jedna kortizonová terapie, aniž by bylo nutné provést další terapeutická opatření.
Chronická pankreatitida: vyšetření a diagnostika
Pokud máte podezření na chronickou pankreatitidu, obraťte se na svého praktického lékaře nebo specialistu na vnitřní lékařství a gastroenterologii. Přesný popis vašich stížností a případných předchozích onemocnění poskytuje lékaři cenné informace o vašem zdravotním stavu (diskuse o anamnéze). Lékař by mohl položit následující otázky:
- Kde přesně vás to bolí? Vyzařuje bolest?
- Objevuje se bolest po jídle?
- Kolik alkoholu pijete? Máte závislost na alkoholu?
- Všimli jste si lesklého, mastného průjmu?
- Už jste někdy měli pankreatitidu?
- Bylo vám někdy při vyšetření zjištěno zvýšené množství lipidů v krvi nebo zvýšené hladiny vápníku?
- Bereš nějaký lék?
Vyšetření
Lékař vás požádá, abyste si lehli a uvolnili horní část těla, aby vás mohli vyšetřit. Chronická pankreatitida vede u většiny postižených lidí k bolestem v horní části břicha ve tvaru pásu, které mohou vyzařovat do zad a případně do hrudníku. Lékař nejprve poslechne břicho stetoskopem. Poté pečlivě prohmatá břicho a věnuje pozornost jakékoli bolesti.
Krevní test
V případě akutního vzplanutí zánětu mohou být zvýšeny pankreatické enzymy v krvi. Pankreatický enzym lipáza štěpící tuk se stále více uvolňuje do krve. Lze také zvýšit enzym amylázu štěpící uhlohydráty a enzym štěpící bílkoviny elastázu. Hladiny trávicích enzymů v krvi však nejsou zvýšené u všech pacientů s chronickou pankreatitidou.
Vyšetření stolice
Enzym elastáza produkovaný slinivkou břišní se uvolňuje do střeva a vylučuje se nestrávený. Pokud pankreas nepracuje správně, vstoupí do střeva příslušně menší množství elastázy - podle toho klesá i hladina elastázy ve stolici. Pokud je podezření na chronickou pankreatitidu, lékař v rámci vyšetření stolice změří koncentraci elastázy ve stolici. Toto vyšetření je považováno za metodu volby pro diagnostiku chronické pankreatitidy.
Pokud je koncentrace nižší než 200 mikrogramů na gram stolice, dochází k poškození exokrinní funkce pankreatu. Nad koncentrací elastázy-1 nižší než 100 mikrogramů na gram stolice je dysfunkce klasifikována jako závažná.
Kromě toho lze určit množství tuku a trávicího enzymu chymotrypsinu ve stolici. Zvýšené vylučování tuků a snížená koncentrace chymotrypsinu ve stolici také svědčí o dysfunkci slinivky a tím o chronické pankreatitidě.
Zobrazovací postupy
K diagnostice chronické pankreatitidy by mělo být provedeno ultrazvukové vyšetření břicha (břišní sonografie), zobrazování magnetickou rezonancí (MRI) nebo počítačová tomografie (CT). Pomocí zobrazovacích opatření lze posoudit rozsah poškození tkáně. Pomocí endoskopické retrográdní cholangio-pankreatografie (ERCP) lze objasnit, zda je příčinou symptomů nádor v oblasti pankreatu nebo žlučovodu.
Ultrazvukové vyšetření
Kvůli opakujícím se záchvatům zánětu se pankreatická tkáň časem zjizví a vytvoří se kalcifikace. Ultrazvukové vyšetření břicha (ultrazvuk břicha) může poskytnout počáteční vodítka. Pokud jsou takové kalcifikace přítomny, je to považováno za důkaz chronické pankreatitidy. Protože slinivka leží za jinými orgány v břiše, často ji nelze optimálně znázornit pomocí ultrazvukového vyšetření. V tomto případě lékař používá další zobrazovací metody jako je počítačová tomografie, magnetická rezonanční tomografie nebo ERCP.
Počítačová tomografie a magnetická rezonance
Pokud je podezření na chronickou pankreatitidu, počítačová tomografie (CT) poskytuje podrobný obraz slinivky břišní. Magnetická rezonanční tomografie (MRT) také umožňuje ještě přesnější vizuální zobrazení. Chronická pankreatitida se na obrázcích obvykle projevuje kalcifikací pankreatické tkáně a také změnou pankreatického kanálu nebo takzvanými pankreatickými pseudocystami. Pomocí těchto dvou metod lze také detekovat nádory pankreatu.
Endoskopická cholangio-pankreatografie (ERCP)
Protože chronická pankreatitida může nakonec vést k nádoru (pankreatickému karcinomu), provádí se v mnoha případech endoskopická retrográdní cholangiopancreatografie (ERCP). U ERCP lékař rozřízne malou trubičku po jícnu do žaludku a dále po dvanáctníku. Tímto způsobem může přesně zkontrolovat kloubní kanál pankreatu a žluči a případně rozpoznat příčinu chronické pankreatitidy. Poté do potrubí vstřikuje rentgenové kontrastní médium. To umožňuje zviditelnit kanály slinivky a žluči, jakož i jakékoli překážky proudění (například nádor) na rentgenovém snímku.
Chronická pankreatitida: léčba
Nejdůležitějším opatřením pro chronickou pankreatitidu je absolutní a trvalá abstinence od alkoholu. Pouze abstinence brání dalšímu zánětu a tím i souvislé destrukci pankreatické tkáně. Při odvykání alkoholu byste rozhodně měli vyhledat odbornou pomoc, protože jen velmi málo lidí dokáže zůstat abstinenti sami. Přinejmenším pro lidi, kteří jsou fyzicky závislí na alkoholu, je prvním krokem detoxikace na klinice, ve které jsou fyzické abstinenční příznaky překonány pod lékařským dohledem a v případě potřeby s lékařskou podporou. Poté následují další vhodná opatření. To zahrnuje ambulantní nebo hospitalizační terapii závislosti, aby se psychická závislost na alkoholu dostala pod kontrolu, a návštěvy svépomocných skupin, které tento proces podporují.
Lidé s chronickou pankreatitidou musí věnovat zvláštní pozornost své stravě. Někteří kvůli nemoci hodně zhubli a potřebují si znovu vybudovat fyzické rezervy. Je však důležité, jak a co pacienti jedí: V ideálním případě by porce měly být malé a obsahovat málo sacharidů a tuků. Aby tělo odbouralo uhlohydráty, potřebuje amylázu ze slinivky břišní - které by mělo být ušetřeno. Tučná jídla jsou naopak často velmi špatně snášena kvůli nedostatku produkce sekrece u chronické pankreatitidy a způsobují plynatost a tučnou stolici. Tuky s mastnými kyselinami se středně dlouhým řetězcem (MCT), jako jsou ty, které se nacházejí v kokosovém tuku a oleji z palmových jader nebo ve speciálních dietních potravinách, jsou lépe tolerovány. Aby byly absorbovány do střeva, nemusí být rozloženy enzymy.
Příznaky chronické pankreatitidy lze navíc zmírnit pomocí léků a chirurgických zákroků.
Chronická pankreatitida - léky
V případě akutního vzplanutí zánětu odpovídá terapie bolesti léčbě akutní formy pankreatitidy. Pacientům jsou k úlevě od bolesti podávány opioidy ve formě buprenorfinu nebo pethidinu. Kromě toho mohou pacienti užívat enzym lipázu štěpící lipázu s jídlem ve formě tablet. To zmírňuje zažívací potíže.
Někteří pacienti trpí nedostatkem vitamínů rozpustných v tucích (vitamíny A, D, E, K) v důsledku poruchy trávení tuků. Podávají se přímo do krve svalem. Tak lze střevo obejít.
U pacientů s těžkou chronickou pankreatitidou je slinivka často tak vážně poškozena, že již nemohou regulovat rovnováhu krevního cukru - vzniká u nich cukrovka. V takovém případě budou pacienti také potřebovat inzulínovou terapii.
Chronická pankreatitida - chirurgický zákrok
Chronická pankreatitida často vede ke kalcifikacím, které mohou způsobit kameny v pankreatickém kanálu nebo jej zúžit. Pomocí speciální endoskopické metody, endoskopické cholangio-pankreatografie (ERCP), lze kloubní žlučové a pankreatické potrubí opět zvětšit. K tomu lékař vloží malou trubičku do pankreatického potrubí. Přes to se pak nafoukne malý balónek, který průchod opět natáhne. V některých případech je také vložena malá trubička (stent), aby se zabránilo opětovnému zúžení. Lékaři mohou pomocí elektrických rázových vln rozbít kameny v pankreatickém kanálu a zlepšit tak odvodnění.
Chronická pankreatitida: průběh a prognóza
Prognóza chronické pankreatitidy závisí na tom, jak závažná jsou souběžná onemocnění, jako je závislost na alkoholu, a na tom, jak důsledně jsou dodržována doporučená terapeutická opatření. Chronická pankreatitida dlouhodobě způsobuje tkáňové změny, které mohou způsobit různé komplikace, jako jsou pankreatické pseudocysty, krevní sraženiny ve slezinné žíle nebo portální žíle. V pokročilém stádiu také chronická pankreatitida zvyšuje riziko vzniku rakoviny pankreatu.
Chronická pankreatitida - prognóza
Chronická pankreatitida obvykle trvá několik let a je obvykle spojena s jinými nemocemi. Ačkoli je to jen zřídka smrtelné, délka života pacienta se v důsledku často závažných doprovodných a sekundárních onemocnění výrazně snižuje. Chronická konzumace alkoholu, která se vyskytuje u 80 procent postižených, drasticky snižuje délku života. Pokud chronická pankreatitida vedla k funkčnímu poškození slinivky břišní, postižení často trpí chronickým průjmem a s tím spojeným hubnutím. Podváha oslabuje celý organismus, čímž je postižený náchylnější k infekcím. Komplikace jsou také pravděpodobnější. Asi 50 procent pacientů s chronickou pankreatitidou zemře během deseti až 15 let.
Chronická pankreatitida - komplikace
Chronická pankreatitida je dlouhodobě spojena s poškozením tkáně. To zvyšuje riziko následujících komplikací. To zahrnuje:
Pankreatické pseudocysty
Zánětlivé změny tkáně mohou způsobit vznik takzvaných pankreatických pseudocyst. Jedná se o zapouzdřené akumulace tekutiny, které jsou obklopeny tkáněmi hojícími rány a kolagenovými vlákny. Ve srovnání se skutečnými cystami však akumulace tekutin nejsou uzavřeny skutečnou zdí. Pankreatické pseudocysty se mohou vyřešit samy do šesti týdnů. V některých případech se ale nakazí nebo strhnou. Pokud pacient trpí příznaky, obvykle se chirurgicky aplikuje malá trubička, aby se obsah pseudocysty mohl průběžně vypouštět.
Trombóza slezinové žíly a portální žíly
Těžká, chronická pankreatitida může v důsledku kalcifikací a strukturálních změn stlačit slezinovou nebo portální žílu a vést tak k tvorbě krevních sraženin (trombózy) v těchto cévách. V závislosti na velikosti sraženiny se krev může zálohovat v portální žíle, která vede do jater. To platí zejména v případě, že má pacient cirhózu jater v důsledku dlouhodobé konzumace alkoholu. V portální žíle se vyvíjí zvýšený krevní tlak, který může způsobit hromadění tekutiny v břiše (ascites). Přetížení krve před játry navíc může způsobit vznik takzvaných kolaterálních obvodů, kterými krev proudí z portální žíly přímo zpět do pravého srdce.
Rakovina slinivky
Jako pozdní komplikace chronické pankreatitidy se může v pokročilém stádiu vyvinout pankreatický karcinom. Kvůli trvalému zánětu musí být umírající buňky v pankreatické tkáni neustále nahrazovány. Kromě toho se zdravé buňky dělí mnohem častěji než obvykle.Při každém dělení může dojít k chybám - v nejhorším případě může buňka degenerovat. Takové buňky již nemají dostatečné vlastní opravné mechanismy a poté se exponenciálně dělí - vzniká nádor. Chronickou pankreatitidu je proto třeba rozpoznat a léčit včas.
Tagy: mužské zdraví alternativní medicína vlasy


-bei-kindern.jpg)