penicilin
Aktualizováno dneSabine Schrör je nezávislá spisovatelka lékařského týmu Vystudovala obchodní administrativu a vztahy s veřejností v Kolíně nad Rýnem. Jako nezávislá redaktorka je doma v celé řadě průmyslových odvětví více než 15 let. Zdraví je jedním z jejích oblíbených předmětů.
Více o odbornících na Veškerý obsah je kontrolován lékařskými novináři.Penicilin je jedním z antibiotik. Jde o látky, které působí proti mikroorganismům - zejména bakteriím. Podle toho se penicilin používá k léčbě bakteriálních infekcí. Obecně jej mohou používat i těhotné ženy, kojící ženy a malé děti. V závislosti na chemické struktuře se rozlišují různé druhy penicilinu. Zde si přečtěte, co to je, jak funguje penicilin a jaké vedlejší účinky může způsobit!

Co je penicilin?
Penicilin je lék, který se vyrábí z kultur kartáčové plísně Penicillium chrysogenum (starý název: P. notatum) je získán. Kromě penicilinu, který se přirozeně vyskytuje ve formě, existují ještě polosyntetické nebo plně syntetické (uměle vyrobené) formy této účinné látky.
Penicilin je jedním z antibiotik. Rozumí se tím aktivní složky, které jsou primárně účinné proti bakteriím, a proto se používají proti bakteriálním infekcím.
Pojmy antibiotika a penicilin se často používají jako synonyma. Ve skutečnosti jsou peniciliny pouze podskupinou antibiotik. Dalšími zástupci antibiotik jsou například makrolidy, aminoglykosidy a karbapenemy.
Kdy se používá penicilin?
Penicilin se používá proti infekcím citlivými zárodky. Důležitými oblastmi použití penicilinu jsou například:
- Zánět mandlí (angína)
- Zánět středního ucha
- Zánět dutin (sinusitida)
- bronchitida
- Zánět plic (zápal plic)
- Spála
- Meningitida
- Zánět výstelky srdce (endokarditida)
- Infekce močového ústrojí
- Infekce žlučových cest
- Zánět kostí (osteomyelitida)
- Revmatická horečka
- syfilis
- Kapavka (kapavka)
- Listerióza
- Tyfus a paratyfus
- Bakteriální úplavice (shigellosis)
- „Otrava krve“ (sepse)
V některých případech lze pro léčbu různých onemocnění uvažovat o různých penicilinech (viz níže). Někdy jsou antibiotika předepisována také jako preventivní opatření (např. Před operací).
Jaké peniciliny existují?
Existuje mnoho různých penicilinů, které se liší svou chemickou strukturou. Přírodní penicilin, který objevil Alexander Fleming, je takzvaný penicilin G.
S cílem rozšířit spektrum aktivity a obejít rezistenci byly během desetiletí vyvinuty další varianty. Vyrábějí se částečně nebo plně synteticky.
Důležité peniciliny jsou:
- Penicilin F (penicilin I; δ2-pentenylpenicilin)
- Penicilin G (Penicilin II; Benzylpenicilin)
- Penicilin X (penicilin III; p-hydroxybenzyl penicilin)
- Penicilin K (penicilin IV; n-heptylpenicilin)
- Penicilin V (fenoxymethylpenicilin)
- Penicilin O (alylmerkaptomethylpenicilin)
- Dihydroflavicin (n-amylpenicilin)
Podle spektra aktivity se rozlišuje mezi úzkopásmovými a širokopásmovými peniciliny.
Úzké pásy penicilinů
Úzkopásmové peniciliny jsou účinné především proti grampozitivním bakteriím. Tato skupina účinných látek zahrnuje:
- Penicilin G a dlouhodobé depotní peniciliny, jako je benzathin-benzylpenicilin (sůl ve vodě rozpustné penicilinu G): Jsou labilní v kyselém prostředí, a proto musí být podávány intravenózně (jako injekční stříkačka nebo infuze). Pokud jsou podávány ústy (orálně), žaludeční kyselina by je rozložila.
- Perorální peniciliny: Jsou odolné vůči kyselinám, a proto je lze podávat orálně. Patří sem penicilin V, propicilin a azidocillin (poslední dva již dnes nejsou k dispozici).
- Peniciliny rezistentní na beta-laktamázu: Byly vyvinuty k boji proti bakteriím, které produkují enzym beta-laktamázu-díky tomu mohou být některá antibiotika neúčinná (viz níže: Penicilinová rezistence). Příklady penicilinů rezistentních na beta-laktamázu jsou oxacilin, dicloxacilin a flukoxacilin.
Širokospektrální peniciliny
Širokospektrální peniciliny jsou účinné nejen proti grampozitivním, ale také proti některým gramnegativním druhům bakterií. Mezi tyto aktivní složky patří:
- Aminopeniciliny: ampicilin, amoxicilin
- Acylaminopeniciliny: mezlocilin, piperacilin
- Karboxypeniciliny: Dnes se již nepoužívají.
Peniciliny, které nejsou rezistentní na bakteriální enzym beta-laktamázu, se obvykle používají jako kombinovaný přípravek společně s inhibitorem beta-laktamázy, například:
- Amoxicilin s kyselinou klavulanovou
- Ampicilin se sulbaktamem
- Piperacilin s tazobaktamem
Jak funguje penicilin?
Penicilin patří do skupiny beta-laktamových antibiotik. Všichni zástupci této skupiny mají ve své chemické struktuře takzvaný beta-laktamový kruh.
Přitom inhibují bakteriální enzym (D-alanin transpeptidázu), který je nezbytný pro konstrukci bakteriální buněčné stěny. V důsledku toho, jak se bakteriální buňka dále rozděluje, buněčná stěna se stává nestabilní a trhá se - bakterie hyne.
Účinek penicilinu (tj.účinek všech beta-laktamových antibiotik) na dělící se patogeny je tedy baktericidní (baktericidní).
Penicilin nemá žádný účinek na bakterie, které jsou již plně dospělé, tj. Ve kterých již nedochází k dělení buněk. Tyto bakterie jsou neutralizovány imunitním systémem.
Penicilin je účinný především proti grampozitivním bakteriím (jako jsou streptokoky) a proti některým gramnegativním bakteriím (jako jsou meningokoky). Gram je barvivo, které se používá při mikroskopickém vyšetření bakterií. Podle toho, zda vyšetřovaná bakterie přijme barvivo (grampozitivní) či nikoli (gramnegativní), lékař zahájí vhodnou antibiotickou terapii.
Rezistence na penicilin
Objevitel penicilinů Sir Alexander Fleming varoval před nebezpečím, že by se bakterie mohly stát odolnými v důsledku nadměrného používání penicilinu. To znamená, že se mikroorganismy v průběhu času mění takovým způsobem, že se stávají necitlivými na účinnou látku - vyvíjejí proti ní obranné strategie.
Ve vztahu k penicilinu zahrnuje tato obranná strategie enzym beta-laktamázu, který produkují některé druhy bakterií. S tímto enzymem mohou bakterie potlačit beta -laktamový kruh penicilinu - a tím i baktericidní penicilinový účinek.
Takové odpory jsou podporovány různými faktory. Například penicilin se často užívá příliš krátce nebo v příliš nízké dávce. Poté mohou některé bakterie v těle pacienta léčbu přežít a předávat své „zkušenosti“ s účinnou látkou dál.
Časem se u dalších generací bakterií může vyvinout rezistence. Zbytečné používání širokospektrálních penicilinů - penicilinů, které působí proti mnoha různým bakteriím - může také podporovat odolnost.
Odborníci proto doporučují co nejvíce používat peniciliny specifické pro patogeny (peniciliny s úzkým pásmem). V neposlední řadě by se peniciliny měly používat pouze k infekcím, které nelze jinak kontrolovat.
Takto se používá penicilin
Peniciliny se obvykle užívají perorálně (např. Jako tablety penicilinu) nebo se podávají přímo do žíly (intravenózně) (jako injekce nebo infuze). Některé přípravky (depotní peniciliny) se injektují do svalu.
Perorální přípravky obsahují kyselé rezistentní peniciliny, jako je azidocilin nebo penicilin V, které nelze štěpit žaludeční kyselinou. Naproti tomu peniciliny, které nejsou odolné vůči kyselinám, jako je penicilin G, musí být na druhé straně podávány mimo žaludek (parenterálně), aby mohly rozvinout svůj účinek (např. Jako infuze).
Dávkování závisí na aktivní složce, typu onemocnění a individuálních charakteristikách pacienta (výška, hmotnost atd.). Je to stanoveno lékařem a mělo by být přísně dodržováno.
Trvání aplikace
Běžným pravidlem pro tablety penicilinu je: užívat, dokud není předepsané balení prázdné - i když do té doby příznaky odezněly. Současné studie však ukazují, že kratší léčba se zdá být u některých infekcí přinejmenším stejně slibná.
V každém případě by pacienti neměli sami rozhodovat o tom, jak dlouho užívat penicilinový lék, ale vždy by se měli držet doby užívání doporučené lékařem. Jedině tak lze zajistit, aby léky mohly správně fungovat.
Jaké jsou vedlejší účinky penicilinu?
Peniciliny jsou obecně velmi dobře tolerovány. Nerozlišují však mezi „špatnými“ bakteriemi (napadajícími patogeny) a „dobrými“ bakteriemi ve střevě (střevní flóra), které jsou mimo jiné důležité pro trávení.
V důsledku toho jsou nevolnost, zvracení a průjem možnými vedlejšími účinky penicilinu. Další nežádoucí účinky, které se mohou objevit, jsou závratě, zmatenost a zhoršené vidění a sluch.
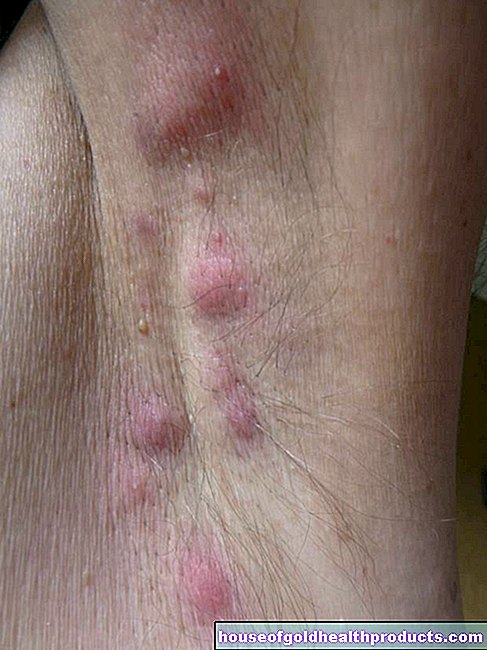
Alergie na penicilin
Peniciliny mohou způsobit alergické reakce. Předpokládá se, že k tomu dochází u 0,5 až 2 procent léčby.
Alergie na penicilin se může projevit různými způsoby. Příznaky se pohybují od zarudlé kůže nebo otoku až po anafylaktický šok, který může během několika minut vést ke smrti. Mezi příznaky anafylaktického šoku patří dušnost, pálení nebo svědění v krku, pocit horka a pokles krevního tlaku.
Takzvanou pseudoalergii je třeba odlišit od alergie na penicilin. Příznaky během léčby jsou podobné jako u alergické reakce (např. Zarudlá kůže nebo otok), ale ve skutečnosti jsou vedlejšími účinky léku.
Alergie na penicilin nemusí vždy trvat celý život
Studie ukazují, že lidé, kteří měli alergickou reakci na penicilin, nemusí s alergií nutně přetrvávat. Při příštím užívání penicilinu nemusí dojít k žádné alergické reakci.
Z tohoto důvodu by měl být před podáním penicilinu vždy proveden kožní test (prick test) a krevní test, a to iu pacientů klasifikovaných jako alergičtí. Tímto způsobem lze vyloučit možnost, že údajní alergici, kteří již ve skutečnosti nejsou, dostanou místo dobře snášeného a vysoce účinného penicilinu jiný lék, který může být pro léčbu méně vhodný.
Co je třeba vzít v úvahu při používání penicilinu?
Kontraindikace
Peniciliny by neměly být používány, pokud je přecitlivělost na příslušnou účinnou látku. Pokud jste navíc přecitlivělí na penicilin, měli byste si být vědomi rizika zkřížené alergie.
U některých penicilinů existují také další kontraindikace. Nějaké příklady:
- Amoxicilin a amoxicilin / kyselina klavulanová jsou kontraindikovány při infekční mononukleóze (Pfeifferova žlázová horečka) a lymfatické leukémii.
- Flucloxacilin je kontraindikován u infekční mononukleózy (Pfeifferova žlázová horečka), lymfatické leukémie, žloutenky (žloutenky) a jaterních dysfunkcí po předchozím podání flucloxacilinu.
Interakce
Při současném užívání penicilinu a jiných léků může dojít k interakcím. Například penicilin zvyšuje účinky methotrexátu, léčiva používaného k léčbě rakoviny a různých autoimunitních onemocnění, jako je revmatoidní artritida.
Kromě toho mohou peniciliny zvýšit účinek léků fenprokumon a warfarin, které jsou předepsány jako antikoagulancia, pokud existuje riziko trombózy.
Před předepsáním penicilinu lékaři vždy objasní, zda a jaké další léky pacient užívá.
Odborníci v zásadě doporučují během léčby antibiotiky zcela se vyhýbat alkoholu. Protože jak antibiotikum, tak alkohol jsou odbourávány játry, což pro detoxikační orgán představuje dvojí zátěž. To může vést k nežádoucím účinkům nebo je ještě zhoršit. Tělo je navíc infekcí oslabeno a imunitní systém pracuje na plné obrátky. Alkohol ještě více zatěžuje organismus, což může oddálit hojení.
Mnoho antibiotik je neslučitelných s mlékem, protože jeho složky zabraňují vstřebávání účinných látek ve střevě. To ale neplatí pro peniciliny. Mléko a mléčné výrobky s ním lze obvykle bez problémů kombinovat.
Existují však peniciliny, které je obecně nutné přijímat v dostatečné vzdálenosti od jídla (bez ohledu na to, zda se jedná o mléčný výrobek nebo ne). Například penicilin V by měl být užíván 30 až 60 minut před jídlem.
Ošetřující lékař nebo lékárník vám může podrobněji vysvětlit, kdy a jak byste měli užívat léky na penicilin.
Věkové omezení
Penicilin lze použít k léčbě bakteriálních infekcí od narození.
těhotenství a kojení
Peniciliny patří mezi zvolená antibiotika během těhotenství a kojení. Předchozí pozorování neposkytla žádné náznaky teratogenního účinku.
Před každým předpisem však lékař vždy zváží očekávaný přínos oproti teoretickému riziku léčby.
Kdo objevil penicilin?
Objev penicilinu se datuje do roku 1928 a byl náhodným hitem skotského bakteriologa Alexandra Fleminga. To mělo misku na vzorek s bakteriemi z kmene Staphylococcus aureus zapomenout. Po návratu z dovolené objevil plíseň Penicillium chrysogenum (tenkrát P. notatum zvané) vytlačil bakterie. Takže na této plísni muselo být něco, co způsobilo antibakteriální účinek.
Bylo by deset let, než vědci Howard Florey a Ernst Boris Chain poznali potenciál fungální účinné látky penicilin pro léčbu infekčních chorob u lidí. V roce 1945 spolu s Alexandrem Flemingem získali za svou práci Nobelovu cenu za medicínu.
Tagy: rozhovor jedovaté rostliny muchomůrky zprávy