Porucha hojení ran
Clemens Gödel je nezávislý lékařský tým
Více o odbornících na Veškerý obsah je kontrolován lékařskými novináři.Pokud se rána nehojí správně, proces hojení rány se zpomalí a může se nakazit. Taková porucha se často vyskytuje s oslabeným imunitním systémem a po chirurgických zákrocích. V těchto případech musí být zahájeno speciální ošetření rány, jinak hrozí nejtěžší komplikace. Zde si můžete přečíst vše, co potřebujete vědět o příznacích, diagnostice a léčbě poruch hojení ran!
Kódy ICD pro toto onemocnění: Kódy ICD jsou mezinárodně uznávané kódy pro lékařské diagnózy. Lze je najít například v lékařských listech nebo na potvrzeních o pracovní neschopnosti. T89T79T81
Porucha hojení ran: popis
Rána je přetržení souvislé tkáně na vnějším nebo vnitřním povrchu těla. Pokud se rána nehojí nebo se hojí jen špatně, hovoří se o poruše hojení ran. Patří sem mimo jiné tvorba modřin, akumulace sekrece rány pod ranou (serom), divergence okrajů rány, praskliny rány a především infekce.
V případě chronické rány je soudržnost vnitřní nebo vnější kožní bariéry a podkladových struktur narušena po dobu nejméně osmi týdnů.
Výskyt
Mezi třemi a deseti procenty ran se nehojí po dlouhou dobu. Přibližně jedno procento z celkové populace má chronickou ránu. V Německu údajně trpí poruchami hojení ran až tři miliony lidí. Jedná se o jednu z nejčastějších komplikací operace. Při cévní chirurgii se poruchy hojení ran vyskytují až u 20 procent všech operovaných. Lidé starší 60 let mají třikrát vyšší pravděpodobnost poruch hojení ran než mladší lidé. Přibližně 40 procent dlouhodobě upoutaných na lůžko trpí takzvaným dekubitálním vředem-špatně se hojícím vředem způsobeným proleženinami.
Problém poruchy hojení ran je také riziko recidivy. Vzhledem k tomu, že obvykle vzniká na základě stávajících základních onemocnění, k poruchám hojení ran dochází opakovaně ve více než 60 procentech případů.
Hojení ran
O složitém procesu hojení rány si můžete přečíst v článku Hojení ran.
Porucha hojení ran: příznaky
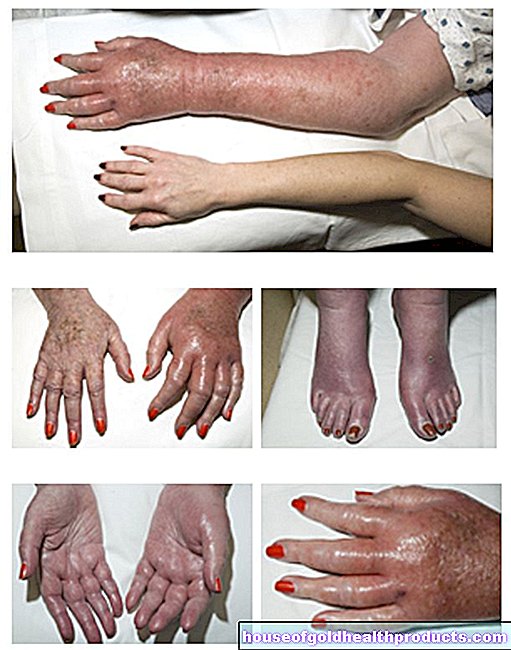
Hlavním příznakem poruchy hojení ran je defekt rány, který se může projevit různými způsoby. Kromě toho obvykle dochází k (silné) bolesti a krvácení. Kromě skutečné poruchy hojení ran mohou nastat další poranění, jako je poškození kostí, cév nebo nervů. Poruchy krevního a lymfatického oběhu ztěžují proces hojení a vedou k dalším symptomům, jako je lymfedém.
Pokud je rána infikovaná, je rána červená, přehřátá a páchnoucí. Výtok z rány se výrazně zvyšuje a dochází k bolesti (tlaku). Okolní lymfatické uzliny mohou na znamení imunitní reakce nabobtnat (bolestivě). Pokud je také horečka, může to být známka nebezpečné otravy krve (sepse).
Porucha hojení ran: příčiny a rizikové faktory
Špatné hojení ran je způsobeno řadou faktorů. Často se kvůli chronickému onemocnění rána nezavře. Rozlišuje se mezi lokálními (tj. V oblasti rány) a systémovými příčinami poruch hojení ran.
Nepříznivé podmínky rány
Nejdůležitějším místním rizikovým faktorem zhoršeného hojení ran jsou nepříznivé podmínky rány. Obzvláště široké, pohmožděné, suché nebo špinavé rány, které mohou být také infikovány, se obvykle špatně hojí. Rozvoj hnisu a modřiny ještě ztěžuje proces hojení. Navíc se hladké řezy obvykle hojí lépe než rány po kousnutí a malé a povrchové rány se hojí lépe než rány velké a hluboké.
Švy a obvazy
Na ránu musí dosáhnout dostatek kyslíku. Špatný výběr obvazu nebo příliš těsný šev může omezit přísun kyslíku. Volba obvazu na ránu má proto pro proces hojení zásadní význam. Obvaz by měl chránit před vysycháním, umožnit dostatečný přísun kyslíku a nelepit se na nově vznikající vrstvu kůže.
Jakmile je rána sešitá, je důležité najít správný čas na natažení nitě (pokud nebyly použity samorozpouštěcí stehy). Pokud jsou stehy vytaženy příliš brzy, rána se může znovu roztrhnout. Pokud je nit natažena příliš pozdě, podporuje to rozvoj infekcí a brání konečnému uzavření rány.
stáří
Rány se ve stáří hojí hůře než v mladších letech. Je to však dáno i častějšími doprovodnými nemocemi.
Základní nemoci
Nejčastějšími systémovými příčinami poruch hojení ran jsou diabetes mellitus (zejména syndrom diabetické nohy) a cévní onemocnění - zejména chronická žilní nedostatečnost (CVI, chronická žilní nedostatečnost) a periferní arteriální okluzivní nemoc (PAD).
Dalšími chorobami, které mohou vést ke zhoršení hojení ran, jsou kožní onemocnění, chronická bolestivá onemocnění, nádory (a jejich léčba radiačními a chemoterapeutickými činidly), vysoká hladina bilirubinu a močoviny, anémie a dehydratace. Kromě toho poruchy imunitního systému a závažné infekce (jako je tuberkulóza, syfilis, HIV a další virové infekce) také podporují zhoršené hojení ran.
Celkově nerovnováha téměř ve všech systémech lidského těla vede k poruchám hojení ran, včetně hormonálních (jako je Cushingova choroba) a psychologických poruch (jako je demence, drogová závislost). Rána se nezahojí, pokud tyto nerovnováhy nebudou napraveny.
kouření
Kouření je důležitým rizikovým faktorem špatně se hojících ran. Jedna studie ukázala, že 50 procent kuřáků ve srovnání s 21 procenty nekuřáků trpělo po operaci poruchou hojení ran.
výživa
Strava také hraje velkou roli, protože bílkoviny, vitamíny, minerály a stopové prvky jsou důležité pro proces hojení. Příliš malý příjem kalorií a velká nadváha podporují poruchu hojení ran. Rány se nehojí dobře, pokud proteiny a jejich složky, aminokyseliny, chybí pro regeneraci tkání. Nedostatek bílkovin může také nastat, například pokud játra neprodukují dostatek bílkovin. K situacím nedostatku bílkovin dochází také u maligních nádorových onemocnění.
Pooperační péče o ránu
Zda se rána po operaci dobře zahojí, závisí nejen na šikovnosti chirurga, ale také na pooperační péči a péči o ránu. Rana se po operaci nehojí, pokud je poloha pacienta zanedbávána - pokud pacient leží neustále na ráně, trvalé tlakové zatížení vede ke zhoršení hojení rány.
Pokud jsou během operace instalována cizí tělesa, jako jsou protézy, obranná reakce těla může navíc bránit procesu hojení. Obecné pravidlo zní: Zvláště dlouhé operace a vysoká ztráta krve během operace upřednostňují poruchu hojení ran.
Léky
Opatrnost se také doporučuje u léků, které mohou přímo nebo nepřímo oddálit proces hojení. Patří sem například kortikoidy, léky proti rakovině, psychotropní léky a antikoagulancia.
Spolupráce pacienta
V neposlední řadě hraje rozhodující roli také spolupráce pacienta. Pouze důsledné dodržování předepsané terapie může zabránit poruchám hojení ran nebo učinit vaši léčbu úspěšnou.
Porucha hojení ran: vyšetření a diagnostika
Specialisté na poruchy hojení ran jsou dermatologové (dermatologové) na povrchové rány a chirurgové na vnitřní rány. Pokud rána po operaci zasáhne, měli byste nejprve kontaktovat chirurga. Za prvé, lékař obvykle položí mimo jiné následující otázky:
- Jak dlouho tato rána existuje?
- Jak k ráně došlo?
- Trápí vás bolesti nebo horečka?
- Zahojila se mezitím rána lépe?
- Zažili jste již poruchy hojení ran?
- Máte nějaké předchozí onemocnění?
- Reagovali jste (také alergičtí) na ošetření rány?
S pomocí časového vymezení doby trvání rány lze ránu klasifikovat jako akutní nebo chronickou. Otázka horečky a měření tělesné teploty jsou důležité pro to, aby byla případná otrava krve (sepse) odhalena co nejdříve.
Po rozhovoru lékař ránu prohlédne a vyšetří. Zkontroluje, zda je v postižené oblasti zachován průtok krve, motorika a citlivost. Při bližším prozkoumání poruchy hojení ran je třeba posoudit, jak hluboko se rána rozšiřuje a jaké struktury jsou ovlivněny. Pokud se rána dostala například na kost, hrozí zánět kosti. Tato takzvaná osteitida nebo osteomyelitida může mít vážné následky.
Důležité je také posouzení stavu rány. Lékař musí mimo jiné věnovat pozornost hnisu, zarudnutí a odumřelé tkáni. Tímto způsobem může posoudit, zda je rána aseptická (bez zárodků), kontaminovaná nebo septická (infikovaná). Nakonec zhruba určí fázi hojení ran pro terapeutické a prognostické účely.
U větších a závažnějších poruch hojení ran jsou nutná další vyšetření.
Krevní test
Krevní test může indikovat infekci a umožní posouzení červených a bílých krvinek a krevních destiček.
Zobrazování
V případě hlubších a vnitřních ran a podezření na cizí tělesa nebo zlomeniny kostí by zobrazení mělo být součástí diagnostiky poruchy hojení ran: V první řadě může pomoci ultrazvukové vyšetření. Pokud rána není povrchová, musí být rozsah odhadnut pomocí počítačové tomografie (CT), magnetické rezonance (MRI) nebo rentgenového záření.
Tampón na ránu / biopsie
Pokud existuje podezření na infekci rány, je třeba odebrat tampon. To se používá k určení přesného typu patogenu ak objasnění, zda je rezistentní na některá antibiotika. Jakákoli léčba antibiotiky by měla být zahájena až po odebrání výtěru z rány, jinak bude výsledek zfalšován.
Pokud je u rány podezření na nádorový proces, materiál rány by měl být odebrán k (histo) patologickému vyšetření (biopsii).
Diferenciální diagnostika
Důležitou alternativní diagnostikou poruchy hojení ran je pyoderma gangrenosum, která se často vyskytuje v souvislosti s revmatoidní artritidou, chronickými střevními chorobami, chorobami krvetvorného systému a také s (léčivým) útlakem imunitního systému. Nejčastěji je to na dolní končetině. Pyoderma gangrenosum může připomínat poruchu hojení ran, ale je to hluboký zánět, který postihuje i tukovou tkáň a cévy. Protože neexistují žádné jasné diagnostické markery, pyoderma gangrenosum je diagnóza vyloučení (pyoderma gangrenosum lze předpokládat pouze tehdy, pokud byla vyloučena všechna ostatní onemocnění s podobnými příznaky).
Porucha hojení ran: léčba
Porucha hojení ran vyžaduje specifickou léčbu, aby se předešlo vážným následkům. O komplikované poruchy hojení ran je třeba pečovat ve speciálním centru na rány.
Boj s příčinou
Proti řadě příčin poruchy hojení ran lze alespoň částečně bojovat. S ohledem na to je důležité identifikovat základní příčinu zpoždění procesu hojení. Například by měla být léčba diabetes mellitus lépe ukončena. Pokud základní problém přetrvává, rána se nehojí nebo se obtížně hojí.
Pokud dojde k podvýživě nebo podvýživě, musí být kromě lokální péče o rány zahájena také nutriční terapie, aby se kompenzovaly nedostatky. Na poruchy hojení ran je vhodná i takzvaná suplementace.
Hygiena ran
Rozhodujícím cílem lokální terapie je umožnit bezproblémový proces hojení a zabránit škodlivým vlivům. Hygiena ran hraje velmi důležitou roli, a to nejen na samotné ráně, ale také na okrajích rány a v bezprostřední blízkosti. Na jedné straně by měly být rány udržovány v čistotě, ale na druhé straně by neměly být čištěny ani dezinfikovány příliš intenzivně. Často se doporučuje výplach sterilní (slanou) vodou nebo koupele na rány (vodou z vodovodu při tělesné teplotě). Aby se zabránilo lokálním reakcím, neměly by se používat agresivní oplachové roztoky. Zvláštní prostředky by měly být použity pouze po konzultaci s lékařem. Vhodné jsou pouze přípravky, které jsou schváleny pro přímou aplikaci rány. Jód může způsobit buněčnou smrt, a proto musí být používán s opatrností, zejména při počáteční léčbě.
Debridement
Takzvaný debridement je velmi důležitou součástí péče o ránu, aby bylo vytvořeno optimální lůžko rány pro hojení ran. Debridement je čištění rány a s tím spojené (chirurgické) odstranění odumřelé tkáně (nekrózy), plaku a cizích těles z rány.
To je zvláště indikováno v případě závažných příznaků zánětu, systémových infekcí a velkého plaku, stejně jako mnoha odumřelých tkání. Poté se vše odstraní, dokud není na povrchu zdravá tkáň. Mimo jiné to vede k lepšímu přísunu kyslíku do rány.
Po tomto intenzivním čištění rány musí být nehojící se rána znovu a znovu čištěna, ale ne se stejnou intenzitou. Za tímto účelem je často rána jednoduše opláchnuta sterilní (slanou) vodou.
Chirurgické zákroky způsobené poruchou hojení ran zahrnují také vyklízení dutin sekretem rány nebo velkými pohmožděninami a v závažných případech (částečnou) amputaci částí těla, jako je prst na noze. V případě infekce rány může být také nutné (znovu) otevřít ránu.
Umělé enzymy (např. Ve formě kolagenázových mastí) mohou také rozpouštět povlaky na rány.
Podložka na rány
Výběr obvazu na ránu by měl provádět individuálně zkušený odborník na rány a není to snadné kvůli velkému počtu možností. Kritéria zahrnují fázi hojení, stav infekce a přítomnost mrtvé tkáně. Obvazy na rány s poruchou hojení ran by v každém případě měly poskytovat ochranu před vysycháním, zaručovat vlhké lože rány a neuvolňovat do rány vlákna. Současně by měl být zajištěn přísun kyslíku. Mnoho obvazových materiálů obsahuje antimikrobiální přísady, jako je jód, polihexanid nebo oktenidin.
Existují zhruba tři typy obvazů na rány. Pasivní obvazy poskytují pouze ochranu. Obvazy s interaktivními vlastnostmi ovlivňují ránu přímo (např. Hydrokoloidní obvaz, vakuová terapie). Kultivované buňky epidermis nebo autologní transplantace jsou takzvané aktivní obvazy na rány.
Konvenční obvazy na rány, jako jsou gázové obvazy a rouno, se obvykle vyznačují zvláštní nasákavostí, odolností proti roztržení a propustností vzduchu. Nesou však riziko přilepení na nově vytvořenou kožní vrstvu - proti tomu může pomoci obvaz na masti. Konvenční obvazy slouží především jako počáteční obvaz.
Moderní interaktivní obvazové materiály (jako hydrogely, alginy, pěnové obvazy) zajišťují příznivé vlhké mikroklima, které umožňuje množení pojivové tkáně a buněk pokožky. Současně se obvykle zabrání přilepení nových kožních buněk na obvaz. V případě vlhkých obvazů musí být zachována rovnováha mezi vlhkým prostředím rány a absorpcí tekutiny z rány obvazem na ránu. Obklady s aktivním stříbrem jsou nejen absorpční a působí proti mikroorganismům, ale také snižují zápach rány. V závažných případech lze poruchy hojení ran léčit také drenáží ran nebo vakuovým zatavením.
Antibiotika
Pokud dojde k závažné infekci rány, lze provést antibiotickou léčbu (antibiózu). Předtím by měl být odebrán tampon z rány, aby se určil přesný patogen a případné rezistence. Zvolené antibiotikum by mělo pokrývat běžné příčiny infekce rány, jako jsou stafylokoky, streptokoky, Pseudomonas a Escherichia coli. Pokud jsou v ráně detekovány rezistentní patogeny (jako je MRSA), je třeba s nimi alespoň bojovat pravidelným zavlažováním.
Antibiotika se obvykle používají systémově, například jako tableta. Místní antibióza pro poruchy hojení ran je kontroverzní, protože lokálně podávaná antibiotika se do tkáně rány dostávají pouze nespolehlivě, často dochází ke kontaktní senzibilizaci a je podporována selekce multirezistentních zárodků.
Infekce ran jsou potenciálně život ohrožující, a proto by se s nimi mělo zacházet důsledně.
Ovládnutí bolesti
Porucha hojení ran může být spojena se značnou bolestí, která v závažných případech může také vyžadovat léčbu opiáty (velmi silné léky proti bolesti). V oblasti rány lze provést povrchovou anestezii (povrchovou lokální anestezii).
Jiné postupy
Kromě výše popsaných léčebných metod pro poruchy hojení ran existuje také velké množství více či méně kontroverzních terapií, jako je elektrická stimulace, rázová vlna, infračervené nebo magnetické pole. K procesu hojení mohou navíc přispět speciálně připravení červi v těsném, ale nikoli vzduchotěsném obvazu. Vaše sliny obsahují enzymy, které pomáhají odstraňovat plak a nemocnou tkáň.
amputace
Navzdory intenzivní a multidisciplinární léčbě je v některých případech amputace poslední terapeutickou možností chronických poruch hojení ran. Z tohoto důvodu je v Německu ročně provedeno kolem 30 000 menších i větších amputací.
Zrychlete hojení ran
Proces hojení rány lze podpořit. Jak na to, se dozvíte v článku Zrychlení hojení ran.
Porucha hojení ran: průběh nemoci a prognóza
Pokud lze dosáhnout optimálního prostředí rány a odstranit příčinu, je prognóza poruchy hojení ran dobrá. Často ale nelze zcela odstranit příčinu, což zhoršuje prognózu.
Porucha hojení ran po chirurgickém zákroku vede k delší hospitalizaci (s tím spojeným rizikům) a může také vyústit v chirurgickou péči o ránu.
Z estetických důvodů mohou jizvy a rány z estetických důvodů dlouhodobě opravit plastický chirurg nebo dermatolog.
Komplikace
Obává se zejména infekce v souvislosti s poruchou hojení ran, která může následně vést k abscesu a otravě krve (sepse). Ten je potenciálně smrtelný a vyžaduje intenzivnější léčebné metody.
Poruchy hojení ran mohou také vést k poškození cév, nervů, šlach, svalů a kostí.
Syndrom obávaného kompartmentu je nouzový. Kromě akutního nástupu po traumatu se může vyvíjet i chronicky jako součást závažné poruchy hojení ran. Příčinou kompartment syndromu je stlačení cév a tím omezení průtoku krve v důsledku zvýšeného tlaku tkáně ve vymezené oblasti, zejména v oblasti bérce. Postižení si obvykle stěžují na silnou (novou) bolest. Kromě toho existují poruchy citlivosti a motoriky. Diagnózu lze stanovit mimo jiné pomocí ultrazvukového vyšetření. Kompartment syndrom obvykle vyžaduje akutní chirurgickou léčbu.
Prevence (obnovené) poruchy hojení ran
Aby se předešlo poruchám hojení ran, je třeba o ránu vždy řádně pečovat. Především je třeba jemně vyčistit to a jeho okolí. Ránu je třeba dezinfikovat antiseptiky, které jsou k tomuto účelu určeny, a pouze pokud je silně znečištěná, protože jinak může dojít k většímu poškození rány. Poté lze ránu překrýt obvazem na ránu. V závažnějších případech byste měli navštívit lékaře, který vám může ránu zašít. U každé rány, zvláště špinavé, by mělo být také zkontrolováno, zda je očkování adekvátní ochranou proti tetanu.
Protože mnoho pacientů s poruchou hojení ran má znovu podobné problémy s ránou, je třeba přijmout preventivní opatření. To zahrnuje optimální léčbu stávajících základních onemocnění, pacient v případě potřeby s kouřením přestane a lékař mu vysvětlí, jak může v počáteční fázi rozpoznat poruchu hojení ran.
Tagy: stres Menstruace první pomoc





.jpg)