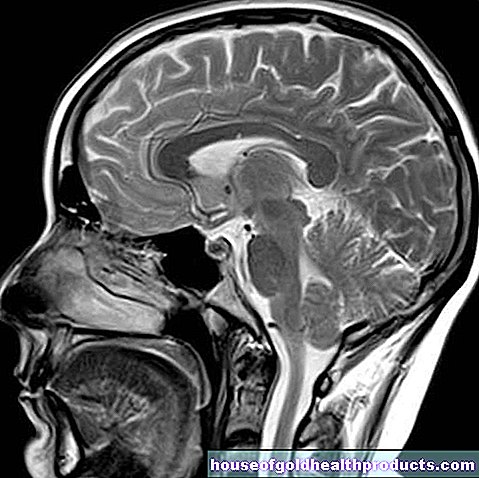
Zánět optického nervu
a Martina Feichter, lékařská redaktorka a biologkaMareike Müller je nezávislá spisovatelka na lékařském oddělení a asistentka lékaře pro neurochirurgii v Düsseldorfu. Vystudovala humánní medicínu v Magdeburgu a během svého pobytu v zahraničí na čtyřech různých kontinentech získala mnoho praktických lékařských zkušeností.
Více o odbornících naMartina Feichter vystudovala biologii na volitelném předmětu lékárna v Innsbrucku a také se ponořila do světa léčivých rostlin. Odtud už nebylo daleko k dalším lékařským tématům, která ji dodnes uchvacovala. Vyučila se jako novinářka na Axel Springer Academy v Hamburku a pro pracuje od roku 2007 - nejprve jako redaktorka a od roku 2012 jako nezávislá spisovatelka.
Více o odbornících na Veškerý obsah je kontrolován lékařskými novináři.
V souvislosti s různými nemocemi může dojít k zánětu zrakového nervu (neuritis nervi optici, optická neuritida). Je úzce spojena s roztroušenou sklerózou. Během velmi krátké doby se pacientovi výrazně sníží zrak. Zánět optického nervu lze často dobře léčit léky, pokud je léčba zahájena včas. Zde si můžete přečíst vše, co potřebujete vědět o zánětu zrakového nervu.
Kódy ICD pro toto onemocnění: Kódy ICD jsou mezinárodně uznávané kódy pro lékařské diagnózy. Lze je najít například v lékařských listech nebo na potvrzeních o pracovní neschopnosti. H46
Zánět zrakového nervu: popis
V případě zánětu zrakového nervu (neuritis nervi optici) je zrakový nerv, který nám umožňuje vidět, zanícen. Opouští sítnici na takzvané papile ve směru mozku a tam přenáší signály, které jsou generovány dopadem světla na sítnici. Zánět zrakového nervu často postihuje u dětí obě oči; ale jinak je to většinou jednostranné.
V závislosti na místě zánětu se rozlišují dvě formy zánětu zrakového nervu - papillitida a retrobulbární neuritida:
- Papillitis (neuropapillitis optica): zánět zrakového nervu v oku v oblasti papily. Je doprovázeno otokem papily.
- Retrobulbární neuritida: zánět zrakového nervu za okem. Papila zde není oteklá. Tato forma je nejběžnější.
Kromě toho se rozlišuje mezi typickými a atypickými formami zánětu zrakového nervu v závislosti na příčině: Nejčastější je typický zánět zrakového nervu, který se buď vyskytuje jako součást roztroušené sklerózy, nebo je neznámé příčiny. Atypický zánět zrakového nervu má další příčiny (viz níže: Příčiny a rizikové faktory).
Zánět zrakového nervu: frekvence
Typický zánět zrakového nervu je nejčastějším onemocněním šlach u mladých dospělých. Většina pacientů je mezi 18 a 45 lety. V zásadě se ale nemoc může objevit v jakémkoli věku.
Drtivá většina pacientů jsou běloši. V západních zemích se u typické optické neuritidy každoročně vyvine přibližně čtyři ze 100 000 lidí. Ženy jsou 3,4krát častěji postiženy než muži. Na jaře je registrováno více nemocí než v jiných obdobích roku - pravděpodobně proto, že tělo na jaře uvolňuje méně ochranného hormonu melatoninu.
Existuje jen málo epidemiologických údajů o frekvenci atypického zánětu zrakového nervu. Je však známo, že tato forma optické neuritidy se vyskytuje častěji u afro-karibských a asijských lidí než u Evropanů. V Německu tvoří atypický zánět zrakového nervu odhadem tři procenta všech případů. Je tedy mnohem vzácnější než typická optická neuritida. Další rozdíl: pacienti s atypickým zánětem zrakového nervu jsou obvykle o něco starší (kolem 40 let).
Zánět optického nervu: příznaky
Zánět zrakového nervu primárně vede ke snížení vidění. Vize se drasticky zhoršuje během několika hodin nebo dnů. Zraková ostrost se výrazně snižuje, zejména v centrální oblasti zorného pole. Pacienti hlásí, že vidí skrz matnou sklenici nebo přes šedý závoj.
Ve většině případů je v oku také tupá bolest, která se zvyšuje s pohyby očí a tlakem na oční bulvu. Někdy je bolest vnímána pouze jako nepohodlí.
Dalším běžným příznakem zánětu zrakového nervu je desaturace barev: barvy jsou vnímány jako tmavší a matnější.
Asi 30 procent pacientů se zánětem zrakového nervu navíc vnímá záblesky světla nebo jiné světelné jevy (fotopsie).
U takzvané neuromyelitis optica (forma atypického zánětu zrakového nervu) se Uthoffův jev může objevit během nebo po progresi onemocnění: Zrak v postiženém oku se zhoršuje, jakmile se zvýší tělesná teplota (např. Cvičením nebo sauna).
Obecně platí, že s atypickou optickou neuritidou se mohou objevit jiné příznaky, než jsou zde popsané.
Zánět zrakového nervu: příčiny a rizikové faktory
Příčiny typického zánětu zrakového nervu
Typický zánět zrakového nervu se obvykle vyvíjí v kontextu roztroušené sklerózy.U tohoto autoimunitního onemocnění napadá imunitní systém ochrannou vrstvu (myelinový obal) nervových vláken, která zhoršuje přenos nervových signálů. Postižení zrakového nervu vede k zánětu zrakového nervu. Po několika týdnech zánětlivá aktivita spontánně odezní a zraková funkce se opět zlepší. Poškození zrakového nervu však obvykle není zcela reverzibilní.
Kromě opicusové neuritidy související s MS existuje také typický zánět zrakového nervu s neznámou příčinou (idiopatická).
Příčiny atypického zánětu zrakového nervu
V závislosti na mechanismu onemocnění existují tři skupiny atypických zánětů zrakového nervu:
- Atypický zánět zrakového nervu jako projev autoimunitního onemocnění, jako je neuromyelitis optica, sarkoid nebo lupus erythematosus
- atypický zánět zrakového nervu, který se vyvíjí po infekci (postinfekční) nebo očkování (postvakcinační)
- Atypický zánět zrakového nervu, který se vyskytuje jako součást infekce (přímo nebo nepřímo vyvolané příslušným patogenem), např. Při Lymeově chorobě, syfilisu nebo jako neuroretinitida (souběžný zánět zrakového nervu a sítnice, např. V případě kočky onemocnění způsobené bakteriemi Bartonella)
Vzácnými příčinami jsou léky (například tamoxifen na rakovinu prsu nebo ethambutol na tuberkulózu) nebo otravy (například alkoholem, nikotinem nebo olovem).
Zánět zrakového nervu: vyšetření a diagnostika
Aby bylo možné stanovit diagnózu „zánětu zrakového nervu“, nejprve se vás lékař podrobně zeptá na vaši anamnézu (anamnézu). Položí vám mimo jiné následující otázky:
- Kdy se vám zhoršil zrak?
- Způsobují vám pohyby očí bolest?
- Je vidění na jedné straně horší než na druhé?
- Nedávno jste měli rýmu nebo horečku?
- Měl někdo z vašich rodinných příslušníků již podobné příznaky?
- Trpíte základním onemocněním (např. Roztroušená skleróza, lupus erythematodes)?
- Máte ve své rodině nějaké známé případy roztroušené sklerózy?
- Cítíte závrať nebo jste si všimli slabosti svalů?
- Kouříte, pijete alkohol nebo pravidelně užíváte léky?
- Jsou příznaky horší, když je teplo (například při koupeli, sezení v sauně nebo při sportu)?
- Vnímáte záblesky světla?
Vyšetřování zánětu zrakového nervu
Poté následují různé oční zkoušky.
Stanovení zrakové ostrosti
Vaše zraková ostrost se určuje pomocí dopisní nebo číselné desky připevněné v určité vzdálenosti. Snižuje se v případě zánětu zrakového nervu. Zraková ostrost s nízkým kontrastem je v akutní fázi vážně narušena a obnovuje se pomaleji než zraková ostrost a zorné pole.
Test reakce zornice
Poté se váš lékař střídavě rozsvítí malou lampou do očí a bude sledovat reakci vašich zorniček. Obvykle se oba zornice zužují stejně, bez ohledu na to, do kterého oka lékař nasměruje světelný kužel.
U retrobulbární neuritidy je však často přítomno to, co je známé jako relativní aferentní vada zornice (RAPD). To znamená, že zrakový nerv postiženého oka nevede přicházející světelné signály do mozku, stejně jako druhý zrakový nerv. Výsledkem je, že oba zornice se zužují méně, když lékař nasměruje světlo na nemocné oko, a více, když svítí do zdravého oka.
Vyšetření pohyblivosti očí
Lékař také zkontroluje pohyblivost vašich očí. Chcete -li to provést, měli byste sledovat pouze jeho prst nebo pero pohledem (ne celou hlavou) a uvést, zda vás pohyby očí bolí nebo vidíte dvojité vidění.
Určení zorného pole
Dále bude testováno vaše zorné pole. Toto je oblast prostředí, kterou oči vidí, aniž by pohnuly hlavou. Zorné pole lze zhruba zkontrolovat prsty vyšetřujícího. Doktor vám před očima pohybuje prstem různými směry a musíte vám dát vědět, jakmile prst v zorném poli uvidíte nebo už neuvidíte.
S takzvaným perimetrem lze kontrolu zorného pole provést přesněji. Blikají různé světelné body, které byste měli ve svém zorném poli rozpoznat. Při zánětu zrakového nervu často dochází k omezení zorného pole v centrální oblasti (centrální skotom).
Vyšetření fundusu
Lékař poté zrcadlí oční pozadí (funduskopie nebo fundoskopie). K tomu vám do očí zazáří oftalmoskop. Může tedy posoudit sítnici. Mimo jiné věnuje pozornost změnám cév a bodu, kde zrakový nerv opouští oko (papila).
Fundoskopie je u retrobulbární neuritidy obvykle normální. Papila se mění jen asi ve 30 procentech případů. Naproti tomu při papillitidě je papilla typicky červená a oteklá.
Vyšetřování vnímání barev
Testuje se také vaše vnímání barev. V případě typické optické neuritidy je sytost barev zejména u červené oslabena.
Test vedení optického nervu
Pomocí vizuálně evokovaných potenciálů (VEP) lze zkontrolovat rychlost vedení zrakového nervu. Při této metodě měření jsou elektrody připevněny k vaší hlavě. Po stimulaci vašeho zrakového nervu zobrazením obrázků se elektrody používají k měření, které signály přicházejí do mozku prostřednictvím optického nervu a jak rychle. Pokud je zrakový nerv zanícen, naměřené hodnoty se často mění.
Zánět zrakového nervu: pokročilá diagnostika
Jakmile lékař určí, zda se jedná o typický nebo atypický zánět zrakového nervu, provedou se další testy. S jejich pomocí chce člověk zjistit příčinu neuritis nervi optici.
Pokud se poprvé objeví typický zánět zrakového nervu, u pacienta se během příštích pěti let rozvine roztroušená skleróza (MS) v přibližně 30 procentech případů. Pro jejich diagnostiku se provádí zobrazování magnetickou rezonancí (MRI) hlavy a páteře. Nutná je také punkce mozkomíšního moku: tenkou dutou jehlou se z bederní páteře odebere vzorek mozkomíšního moku (moku) a zkoumají se známky zánětu, který by mohl indikovat MS.
Atypický zánět zrakového nervu může být způsoben jinými nemocemi. Z tohoto důvodu se často odebírá krev, aby se vyšetřily různé patogeny nebo protilátky.
Zánět zrakového nervu: Odlišení od jiných chorob
Lékař by měl také prozkoumat, zda existuje další stav, který způsobuje příznaky podobné zánětu zrakového nervu. Kongestivní papila je jednou z těchto diferenciálních diagnóz. Objevuje se, když se zvyšuje nitrolební tlak a způsobuje podobné příznaky, ale obvykle neomezuje vidění ve stejné míře jako optická neuritida.
Otrava alkoholem se například může projevovat také jako zánět zrakového nervu. Zpravidla se však vždy vyskytuje na obou stranách.
Možnými diferenciálními diagnózami jsou také další oční onemocnění, jako je přední ischemická optická neuropatie (AION; často u diabetes mellitus) a Leberova hereditární optická neuropatie (LHON).
Zánět zrakového nervu: léčba
Zánět zrakového nervu se obvykle léčí vysokými dávkami glukokortikoidů („kortizon“). Ty mají protizánětlivé a imunosupresivní účinky (tlumí imunitní reakce). Léčba zánět rychleji odezní, ale neovlivní konečný zrak. Glukokortikoidy se obvykle podávají v prvních dnech jako infuze a poté ve formě tablet, ale někdy pouze ve formě tablet. V obou případech lze léčbu na konci pomalu zužovat podáváním tablet ve stále nižších dávkách.
Vzhledem k možným rizikům a vedlejším účinkům (jako jsou žaludeční vředy) se léčba vysokými dávkami kortizonu často provádí jako hospitalizace. K ochraně žaludeční sliznice dostávají někteří pacienti během léčby speciální léky (např. Inhibitory protonové pumpy).
Pokud dojde k zánětu zrakového nervu v souvislosti s bakteriální infekcí, měla by být léčba kortizonem v prvních dnech doplněna antibiotickou terapií.
Roztroušená skleróza, sarkoid a další systémová onemocnění, která jsou podkladem optické neuritidy, mohou vyžadovat další terapeutická opatření.
Když kortizon nepomůže
Pokud (opakovaná) léčba kortisonem dostatečně nezlepší příznaky zánětu zrakového nervu, lze v některých případech uvažovat o plazmaferéze nebo imunoadsorpci - dvou metodách promývání krve (aferézy). Během plazmaferézy dochází k výměně krevní plazmy a jejích rozpuštěných složek (například protilátek). Během imunitní adsorpce se z krve odfiltrují specifické rozpustné složky imunitního systému. To může být užitečné při léčbě autoimunitních onemocnění.
U optické neuritidy způsobené lupus erythematosus lze zkusit léčbu imunosupresivem cyklofosfamidem, pokud léčba kortisonem nefunguje.
Kontroly
Kontrola by měla proběhnout nejpozději dva týdny po první návštěvě oftalmologa. Další kontroly závisí na nálezech.
Pokud má pacient známé základní onemocnění, jako je roztroušená skleróza, jsou vhodné dlouhodobé kontroly u ošetřujícího specialisty (např. Neurologa).
Zánět zrakového nervu: průběh a prognóza onemocnění
Typický zánět zrakového nervu se obvykle uzdraví během přibližně pěti týdnů důslednou léčbou. Vnímání barev a kontrastu je však z dlouhodobého hlediska obvykle poněkud omezené.
Pravděpodobnost, že se do deseti let u stejného nebo druhého oka znovu objeví zánět optického nervu, je v průměru 35 procent. Při bližším zkoumání platí následující: Pokud je první onemocnění spojeno s roztroušenou sklerózou (MS), riziko relapsu je u 48 procent výrazně vyšší. Naproti tomu u typické optické neuritidy bez rozvoje MS je to 24 procent.
Pravděpodobnost, že se zánět optického nervu v průběhu času ukáže jako první známka roztroušené sklerózy, závisí mimo jiné na tom, zda lze při MRI detekovat takzvaná demyelinizační ložiska. Jedná se o ohniska nervových vláken, kde byl zničen myelinový obal (také nazývaný myelinový obal):
Asi 15 procent všech pacientů bez demyelinizačních ložisek vyvinulo RS pět let po optické neuritidě. Pokud je nalezeno jedno nebo dvě demyelinizační ložiska, je toto procento 35 procent. A pokud má optická neuritida poprvé více než tři demyelinizační ložiska na MRI, přibližně u poloviny postižených se MS rozvine do pěti let.
U atypického zánětu zrakového nervu je prognóza s ohledem na vidění horší než u typické optické neuritidy: zraková ostrost postižených je obvykle více narušena.
Pokud jde o průběh a prognózu zánětu zrakového nervu, je třeba rozlišovat mezi retrobulbární neuritidou a papillitidou. Kontrolu by měl v zásadě provádět lékař jednou týdně po dobu prvních tří týdnů. Poté musí být časový interval mezi ovládacími prvky vybrán jednotlivě.
Tagy: strava drogy těhotenství














.jpg)