Srdeční selhání
a Martina Feichter, lékařská redaktorka a biologkaSophie Matzik je nezávislá spisovatelka lékařského týmu
Více o odbornících naMartina Feichter vystudovala biologii na volitelném předmětu lékárna v Innsbrucku a také se ponořila do světa léčivých rostlin. Odtud už nebylo daleko k dalším lékařským tématům, která ji dodnes uchvacovala. Vyučila se jako novinářka na Axel Springer Academy v Hamburku a pro pracuje od roku 2007 - nejprve jako redaktorka a od roku 2012 jako nezávislá spisovatelka.
Více o odbornících na Veškerý obsah je kontrolován lékařskými novináři.
Při srdečním selhání (srdeční selhání, srdeční selhání, insuficience myokardu) již srdce není schopno dodat tělu dostatek krve a tím i kyslíku. Nemoc je jednou z nejčastějších příčin úmrtí v Německu. Přečtěte si vše, co potřebujete vědět: Co je srdeční selhání? Jaké jsou příčiny? Jaké jsou příznaky? Jak je diagnostikováno a léčeno srdeční selhání?
Kódy ICD pro toto onemocnění: Kódy ICD jsou mezinárodně uznávané kódy pro lékařské diagnózy. Lze je najít například v lékařských listech nebo na potvrzeních o pracovní neschopnosti. I50
Srdeční selhání: Rychlá reference
- Příčiny: v první řadě zúžení koronárních tepen (ischemická choroba srdeční), vysoký krevní tlak, onemocnění srdečního svalu (kardiomyopatie), zánět srdečního svalu (myokarditida), defekty srdečních chlopní, srdeční arytmie, chronická plicní onemocnění, srdce defekty chlopní, srdeční infarkt, zvýšená, cirhóza jater, vedlejší účinky léků
- Příznaky: v závislosti na fázi, dušnost (dušnost) během cvičení nebo v klidu, snížený výkon, únava, bledé nebo modré zbarvení rtů a nehtových lůžek, otoky, zejména na kotnících a dolních končetinách, cévách v krku, rychlý přírůstek hmotnosti , noční nutkání na močení, bušení srdce, srdeční arytmie, nižší krevní tlak
- Diagnostika: fyzická Vyšetření, měření krevního tlaku, poslech srdce a plic, odběr krve se stanovením markerů biochemického srdečního selhání BNP (Brain Natriuretic Peptide), NT-proBNP a MR-proANP (které se uvolňují protahovacím podnětem na srdeční sval ), srdeční ultrazvuk, rentgen hrudníku, EKG / dlouhodobý EKG, srdeční katetr
- Léčba: Léky ke snížení krevního tlaku (antihypertenziva), k vypláchnutí (diuretika), ke zpomalení srdečního tepu (např. Beta blokátory), ke snížení účinku některých hormonů (antagonisté aldosteronu) a k posílení srdeční síly (např. Digitalis ). V závislosti na příčině operace (např. Srdeční chlopně, bypas, kardiostimulátor), někdy transplantace srdce
Srdeční selhání: příčiny a rizikové faktory
Se srdečním selháním (srdeční selhání) již srdce není tak účinné jako zdravé srdce. Už nemůže dostatečně zásobovat tkáně těla krví (a tedy kyslíkem). To může být život ohrožující. Srdeční selhání může mít několik příčin:
Nejčastější příčinou srdečního selhání je kalcifikace koronárních tepen (ischemická choroba srdeční, ICHS). Kalciové plaky zužují cévy zásobující srdeční sval a krev již nemůže správně proudit. V důsledku toho je srdeční sval nedostatečně zásobený a již není tak účinný.
Druhou hlavní příčinou je vysoký krevní tlak (hypertenze). Při vysokém krevním tlaku musí srdce nepřetržitě pumpovat tvrději, například proti zúženým cévám. Postupem času srdeční sval zhoustne, aby mohl vytvořit větší tlak (hypertrofie). Z dlouhodobého hlediska však nemůže tomuto zatížení odolat - a čerpací kapacita klesá.
Dalšími příčinami srdečního selhání jsou srdeční arytmie a záněty srdečního svalu. Vady srdeční přepážky a vady srdeční chlopně (vrozené nebo získané) mohou také vést k srdeční nedostatečnosti. Totéž platí pro akumulaci tekutiny v perikardu (perikardiální výpotek nebo perikardiální výpotek, zejména v případě perikarditidy).
Příčinou srdečního selhání mohou být také srdeční choroby (kardiomyopatie). Ty zase mohou nastat například v důsledku zánětu nebo nadměrného zneužívání alkoholu, drog nebo léků. Zvláštním případem je takzvaná stresová kardiomyopatie. Po vážné traumatické události se náhle objeví život ohrožující srdeční selhání (většinou u žen po menopauze). U této nemoci, známé také jako kardiomyopatie Tako Tsubo, se srdeční funkce obvykle vrací do normálu. Neexistuje tedy trvalé srdeční selhání. Očekávaná délka života a kvalita života proto nejsou po překonání stresové kardiomyopatie narušeny.
Metabolická onemocnění mohou také hrát roli ve vývoji srdečního selhání. Příkladem je diabetes mellitus a poruchy funkce štítné žlázy (jako je hypertyreóza = hyperaktivní štítná žláza).
Plicní onemocnění, jako je emfyzém nebo CHOPN (chronická obstrukční plicní nemoc), jsou dalšími možnými příčinami srdečního selhání. Zejména vzácnější pravé srdeční selhání (funkční slabost pravé poloviny srdce) může být důsledkem plicního onemocnění. Protože v nemocných plicích jsou obvykle poškozeny i cévy. Krev jimi již nemůže správně proudit (plicní hypertenze). Zálohuje do pravého srdce a zatěžuje ho.
U některých lidí se srdeční selhání vyvíjí v důsledku anémie nebo jiných orgánových onemocnění, jako jsou játra nebo ledviny. Ve vzácných případech vede AV píštěl (AV zkrat) k srdečnímu selhání. Jedná se o abnormální zkrat mezi tepnou a žílou.
Někdy léky také způsobují srdeční selhání. Toto nebezpečí existuje například u některých léků na arytmii, některých léků proti rakovině (antineoplastická léčiva), léků potlačujících chuť k jídlu a léků na migrénu (jako je ergotamin). Ale také srdeční nádory nebo rakovinná sídla (metastázy) mohou způsobit srdeční selhání.
Systolické a diastolické srdeční selhání
Srdeční selhání se obvykle skládá ze dvou parametrů: systolického a diastolického srdečního selhání.
Termín systolické srdeční selhání (také známý jako městnavé srdeční selhání) popisuje sníženou schopnost srdce pumpovat: snižuje se čerpací funkce a ejekční kapacita levé srdeční komory (komory). To znamená, že orgány již nejsou dostatečně zásobeny krví. Krev navíc zálohuje. To způsobuje otoky, například v pažích a nohou nebo v plicích.
Kromě systolického srdečního selhání se obvykle vyskytuje také diastolické srdeční selhání. To znamená, že srdeční komory již nejsou dostatečně naplněny krví. Levá komora je většinou abnormálně změněna, takže je méně pružná a není schopna přijmout dostatek krve. V důsledku toho se do krevního oběhu těla pumpuje méně krve. To vede k nedostatečnému zásobování těla kyslíkem. Diastolické srdeční selhání se vyskytuje hlavně ve stáří. Ženy jsou postiženy častěji než muži.
Srdeční selhání: klasifikace
Srdeční selhání lze klasifikovat podle různých kritérií:
- V závislosti na postižené oblasti srdce se rozlišuje levé srdeční selhání, pravé srdeční selhání a globální srdeční selhání (obě poloviny postiženého srdce).
- V závislosti na průběhu onemocnění se rozlišuje mezi akutním srdečním selháním a chronickým srdečním selháním.
- Hrubé rozdělení podle stavu onemocnění je na kompenzované srdeční selhání a dekompenzované srdeční selhání.
- Přesnější diferenciaci nabízí NYHA klasifikace srdečního selhání, klasifikace fází podle stupně stížnosti, publikovaná New York Heart Association.
Evropská srdeční společnost (ESC) také klasifikuje srdeční selhání podle ejekční kapacity srdce. Pokud levé srdce nadále pumpuje dostatek krve, lékaři hovoří o zachovaném ejekčním množství (ejekční frakce = EF, normální hodnota 60–70%). Naproti tomu je snížené množství vysunutí. Výsledkem je následující klasifikace:
- Srdeční selhání se sníženou EF levé komory (HFrEF, EF <40%)
- Srdeční selhání se středním EF (HFmrEF, EF = 40-49%)
- Srdeční selhání se zachovaným EF (HFpEF, EF je minimálně 50%)
Srdeční selhání: vlevo, vpravo, globálně
Při pravostranném srdečním selhání je srdeční síň ovlivněna zejména pravou síní a pravou komorou srdečního svalu. Pravá strana srdce je strana, na kterou je nejprve nasměrována odkysličená krev z těla. Odtud pumpuje krev dále do plic, aby se „naplnila“ novým kyslíkem. Obohacená krev pak proudí do levé poloviny srdce a odtud do oběhu těla.
Zvýšený tlak v plicích způsobený nemocí vede k zpoždění krevního toku: pravá komora pak musí pumpovat krev do plic větší silou. V důsledku toho je srdce v průběhu času přetíženo a poškozováno (plicní srdce / cor pulmonale). Nadměrné napětí způsobuje zesílení svalové vrstvy ve stěně pravé komory.
Pokud pravá polovina srdce již nedokáže generovat extra energii, krev se hromadí v zásobovacích cévách (žilách). Zvýšený tlak v žilách způsobuje hromadění vody (otoky) v těle, zejména v nohách a žaludku.
Pravostranné srdeční selhání se obvykle vyvíjí v důsledku chronického levého srdečního selhání.
Při levostranném srdečním selhání již není dostatečná čerpací kapacita levé poloviny srdce. V důsledku toho se krev zálohuje v plicních cévách (ucpané plíce). To je zvláště nebezpečné, protože může způsobit hromadění vody v plicích (plicní edém).Kašel a dušnost jsou typickými příznaky.
Pokud je přítomno globální srdeční selhání, čerpací kapacita obou částí srdce se sníží. Existují tedy příznaky pravého a levého srdečního selhání.
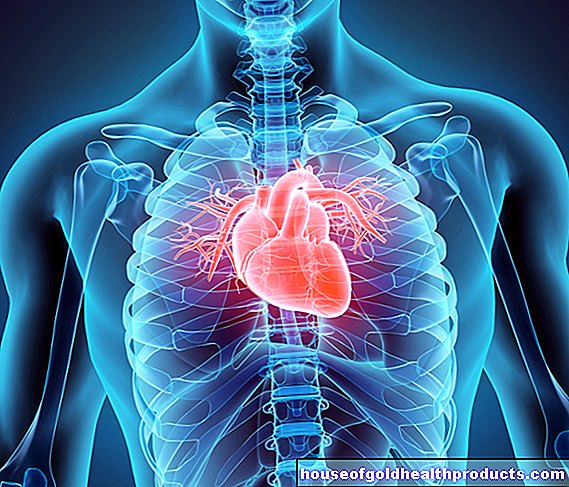
Anatomie srdce
Akutní srdeční selhání a chronické srdeční selhání
Při akutním srdečním selhání se první příznaky objevují velmi rychle během několika hodin až několika dnů. Příčinami jsou většinou jiná onemocnění. Chronické srdeční selhání se vyvíjí pomalu v průběhu několika měsíců až let.
Kompenzované a dekompenzované srdeční selhání
Termíny kompenzované srdeční selhání a dekompenzované srdeční selhání popisují případy, kdy se příznaky vyskytují. Kompenzované srdeční selhání obvykle spouští příznaky pouze při námaze. Na druhou stranu srdce může stále poskytovat požadovaný výkon, když je v klidu, takže nejsou žádné příznaky.
Na druhou stranu dekompenzované srdeční selhání způsobuje příznaky, jako je zadržování vody (edém) nebo dušnost (dušnost) i v klidu nebo v nízkém stresu.
Lékaři používají termíny hlavně tehdy, když si již uvědomují srdeční nedostatečnost. Pokud jsou příznaky pod kontrolou (například správnými léky), srdeční selhání je kompenzováno. Pokud se však tento stav vymkne z rukou (např. V důsledku akutních onemocnění nebo nedostatku příjmu tablet), považuje se srdeční selhání za dekompenzované.
Srdeční selhání: klasifikace NYHA
NYHA (New York Heart Association) vytvořila obecně použitelnou klasifikaci srdečního selhání podle pozorovatelných symptomů:
- NYHA I: Žádné fyzické příznaky v klidu nebo při každodenním stresu.
- NYHA II: Mírná omezení fyzické odolnosti (např. 2 schody), ale v klidu žádné příznaky.
- NYHA III: Vysoká omezení i při každodenním fyzickém stresu. Stížnosti jako vyčerpání, srdeční arytmie, dušnost a „tíseň na hrudi“ (angina pectoris) se rychle objevují i při nízkém stresu.
- NYHA IV: Příznaky se projevují při jakékoli fyzické námaze a v klidu. Postižení jsou většinou nepohybliví (upoutaní na lůžko) a v každodenním životě jsou odkázáni na trvalou pomoc.
Srdeční selhání: příznaky
Srdeční selhání: příznaky levého srdečního selhání
V levé části srdce prochází krev poté, co byla okysličena v plicích. Když tato polovina srdce přestane správně fungovat, krev se vrátí zpět do plic. To vede ke kašli a obtížnému dýchání (dyspnoe). Dušnost se ve většině případů objevuje pouze při cvičení (cvičební dušnost) a teprve později v klidu (dušnost v klidu). U mnoha postižených je to zvláště patrné v noci vleže, protože krev (a tedy voda) pak snadněji proudí zpět do slabého srdce.
Příznaky srdečního selhání s "astma cardiale"
Pokud selhání levého srdce pokračuje, bude tekutina prosakovat z plicních kapilár do alveol. Kromě dušnosti to také vede ke zvýšené potřebě kašle. Současně mohou průdušky křeče. Tento komplex symptomů se také nazývá „astma cardiale“ („astma související se srdcem“).
Pokud tekutina nadále prosakuje do plicní tkáně, vyvine se takzvaný plicní edém. Jeho charakteristikou je těžká dušnost a „puchýřkové“ dýchací zvuky. Kvůli nedostatečnému přísunu kyslíku se kůže a sliznice zbarví do modra (cyanóza). Někteří pacienti pak vykašlávají pěnivé, někdy masově zbarvené sekrety. Pokud se kolem plic v pleurálním prostoru shromažďuje tekutina, lékaři hovoří o pleurálním výpotku. Je to také jeden z možných příznaků srdečního selhání.
Pacienti se srdečním selháním si kvůli problémům s dýcháním obvykle instinktivně sednou se vzpřímenou a vyvýšenou horní částí těla. To zmírní příznaky. V této poloze lze navíc efektivněji využívat pomocné dýchací svaly.
Srdeční selhání: příznaky pravého srdečního selhání
Odkysličená krev z těla proudí do pravé části srdce. Je čerpán z pravé komory do plic, kde je znovu okysličen. Pokud je pravá polovina srdce zasažena slabým srdcem, zadek couvá do žil těla. Typickými příznaky srdečního selhání jsou v tomto případě zadržování vody v těle (edém). Obvykle se projevují nejprve v nohách (otoky nohou) - zejména na kotnících nebo na zadní části chodidla, poté také nad holeněmi. U pacientů upoutaných na lůžko se edém obvykle nejprve vyvine přes křížovou kost.
V pokročilých stádiích pravostranného srdečního selhání se voda ukládá i do orgánů. Dalšími typickými příznaky srdeční insuficience jsou proto poruchy orgánových funkcí. Překrvení v žaludku (kongesční gastritida) se projevuje například ztrátou chuti k jídlu a nevolností, překrvením jater bolestí v pravé horní části břicha. Kromě toho se tekutina může shromažďovat v břišní dutině (ascites, ascites).
Zadržování vody často způsobuje rychlý přírůstek hmotnosti, často více než dvě libry týdně.
Tento otok může kůži vysušit, protože tlak v tkáni je příliš velký. Možnými důsledky jsou záněty (ekzémy), které se mohou vyvinout v otevřené, špatně se hojící rány.
Globální srdeční selhání: příznaky
Pokud jsou obě poloviny srdce postiženy orgánovou slabostí, hovoří se o globálním srdečním selhání. Příznaky obou forem onemocnění (slabost pravého a levého srdce) se pak objevují společně.
Více symptomů srdečního selhání
Srdeční selhání způsobuje zadržování vody (edém) v celém těle. Ty se uvolňují (mobilizují) zejména v noci, když dotyčný leží. Tělo chce uvolněnou, přebytečnou tekutinu vyloučit ledvinami. Proto musí postižení v noci velmi často chodit na toaletu. Toto nahromaděné noční močení je známé jako nykturie.
Dýchání je narušeno, zejména v pokročilých stadiích srdečního selhání. Běžnou formou je takzvané Cheyne-Stokesovo dýchání. To lze poznat tím, že hloubka dýchání a tím také hluk dýchání se periodicky zvyšují a snižují. K tomu dochází, když centrální nervový systém již není řádně zásobován krví v důsledku pokročilé srdeční nedostatečnosti.
Srdce při cvičení bije velmi rychle (palpitace = tachykardie). Navíc může dojít k srdeční arytmii, zejména v případě výrazné srdeční nedostatečnosti. Arytmie se mohou stát život ohrožujícími a musí být okamžitě léčeny.
Dalším klasickým příznakem srdečního selhání v pozdní fázi je nízký krevní tlak.
Obecnými a velmi častými příznaky srdečního selhání jsou také snížená výkonnost, únava a vyčerpání.
Srdeční selhání: vyšetření a diagnostika
Diagnóza srdečního selhání je založena na záznamu anamnézy (anamnézy) a také na fyzických a technických vyšetřeních.
Během rozhovoru s anamnézou se lékař pacienta mimo jiné ptá na jeho příznaky a na to, zda se v rodině již vyskytlo nějaké srdeční onemocnění (genetická predispozice).
Existují různé možnosti fyzického vyšetření, které se liší z hlediska času a úsilí. Fyzikální vyšetření navíc slouží k vyloučení dalších chorob, které také způsobují příznaky srdečního selhání, jako je dušnost a bolest na hrudi (diferenciální diagnostika).
Ultrazvuk srdce (echokardiografie)
Naslouchání činnosti srdce stetoskopem poskytuje lékaři počáteční indikace vady srdeční chlopně nebo slabého srdečního svalu. Při poslechu plic je chrastící zvuk známkou srdečního selhání. Udává zadržování vody v plicích. Chrastící zvuky se vyskytují také například u zápalu plic. Lékař může také slyšet třetí srdeční tep (to je jinak normální pouze u dětí a dospívajících).
Pokud dojde k otoku nohou, lze do kůže vtlačit viditelné promáčknutí. Pokud lékař měří puls, může s každým úderem (pulsus alternans) měnit jeho intenzitu. Zkoušející také rozpoznává vyčnívající krční žíly - známky nevyřízené krve.
Funkci srdce lze posoudit pomocí ultrazvuku srdce (echokardiografie). Lékař vidí, zda nejsou nějaké vady na chlopních, ve struktuře srdečních stěn nebo ve vnitřku srdce. Zesílená struktura stěny a ejekční kapacita srdce jsou také viditelné tímto způsobem.
Průtok krve, který teče srdcem, lze vizualizovat pomocí barevné dopplerovské sonografie. Jedná se o speciální formu ultrazvukového vyšetření. Pomocí ultrazvukového zařízení může lékař také vidět nahromadění tekutiny, například v oblasti břicha (ascites) nebo hrudníku (pleurální výpotky). Současně kontroluje dutou žílu a orgány, zda nevykazují překrvení.
Srdeční arytmie se nejlépe detekuje dlouhodobým EKG. Dotyčná osoba dostane malé přenosné zařízení, které si s sebou vezme domů. Je připojen k elektrodám, které lékař umístí na hrudník pacienta a nepřetržitě zaznamenává srdeční činnost. Dlouhodobé EKG obvykle běží 24 hodin. Vyšetření je nebolestivé a pacientovi neškodí.
Při vyšetření srdečního katetru může lékař zkontrolovat, zda zúžené koronární tepny způsobují srdeční selhání. Vyšetření obvykle probíhá v lokální anestezii. Pokud jsou objeveny zúžené oblasti, lze je okamžitě protáhnout. Za určitých okolností se používají stenty (cévní podpěry), které udržují koronární tepnu trvale otevřenou. Navíc zátěžové testy (např. Na cyklistickém ergometru) pomáhají posoudit rozsah. V některých případech je srdce tak slabé, že tyto testy již nejsou možné.
Měření krevního tlaku se provádí také při podezření na srdeční selhání. Lékař také objedná v laboratoři různé testy moči a krve. Mimo jiné se zjišťuje stav moči a krevní obraz. Rovněž se stanoví elektrolyty (zejména sodík a draslík). Rovněž se měří různé orgánové parametry, jako je kreatinin, krevní cukr nalačno, jaterní enzymy včetně hodnot koagulace a protein Brain Natriuretic Peptide (BNP, také NT-proBNP). Srdeční selhání vede ke zvýšení hladiny BNP, protože se uvolňuje, když je srdce přetížené a ve stresu. Tato hodnota úzce souvisí se závažností srdečního selhání (klasifikace NYHA).
Pomocí těchto vyšetření lze určit například poruchy jater, ledvin nebo štítné žlázy. Tímto způsobem lze také diagnostikovat zvýšené hladiny lipidů v krvi a diabetes mellitus.
Kromě toho mohou rentgeny hrudníku a zobrazování magnetickou rezonancí (MRI) pomoci diagnostikovat srdeční selhání.
Srdeční selhání: léčba
Terapie srdečního selhání se skládá z několika složek a závisí především na závažnosti srdečního selhání. Kromě lékové terapie je zásadní také váš osobní životní styl. Pokud je onemocnění závažné, může být nutný kardiostimulátor nebo transplantace srdce.
Obecně je srdeční selhání progresivní onemocnění, které často vede k úmrtí. Terapeutické pokyny mezinárodních odborných společností proto doporučují paliativní péči pro všechny pacienty. To zahrnuje na jedné straně úlevu od symptomů (například léky nebo chirurgickým zákrokem). Na druhou stranu to také zahrnuje intenzivní komunikaci mezi lékařem a pacientem: Vše důležité o diagnóze, terapii, průběhu a prognóze onemocnění by mělo být prodiskutováno společně. Měli byste se také starat o plnou moc a živé závěti. To usnadňuje pacientovi a jeho příbuzným vypořádat se s nemocí.
Srdeční selhání: léky
U léčby srdečního selhání je cílem prevence komplikací onemocnění a zlepšení kvality života pacienta. V závislosti na příčině srdečního selhání se používají různé léky. Bylo prokázáno, že některé léky zlepšují prognózu, jiné primárně zmírňují stávající příznaky.
V terapii srdečního selhání se velmi často používají účinné látky ze skupiny ACE inhibitorů (první volba) a beta blokátorů. Podle nejnovějších studií mají účinek prodlužující život. Aby tyto a další léky správně fungovaly, musí být užívány trvale a pravidelně podle pokynů lékaře.
Celkově jsou pro terapii srdečního selhání k dispozici různé aktivní složky. Nejdůležitější jsou:
- Inhibitory ACE: Blokují protein, který je zodpovědný za zúžení krevních cév v těle. To udržuje cévy rozšířené a krevní tlak klesá. Tím se uleví srdci a zpomalí se přestavba srdečního svalu v důsledku trvalého přetížení. Lékař obvykle předepisuje nejprve ACE inhibitory (NYHA I).
- Antagonisté AT-1 (sartany): Blokují účinky hormonu zvyšujícího krevní tlak. Používají se však pouze v případě, že pacient nemůže tolerovat ACE inhibitory.
- Beta blokátory (blokátory beta receptorů): Snižují krevní tlak a puls, předcházejí život ohrožujícím srdečním arytmiím a zlepšují tak prognózu srdečního selhání. Obvykle se používají od stadia NYHA II, ale také dříve, například pokud došlo k infarktu.
- Antagonisté mineralokortikoidních receptorů (MRA): Jsou také indikováni ve stádiích NYHA II-IV, zvláště když srdce již dostatečně nepumpuje (EF <35%). Zvyšují vylučování vody z těla, což v konečném důsledku ulevuje srdci. Tato léčba má pomoci zvrátit poškozující remodelaci srdečního svalu jako „antifibrotická terapie“.
- Sacubitril / Valsartan: Tato kombinace účinných látek je předepsána pouze v určitých případech chronického srdečního selhání. Sacubitril je takzvaný inhibitor neprilysinu, a tím inhibuje odbourávání hormonů v těle, které rozšiřují cévy. Valsartan působí proti účinkům hormonu zvyšujícího krevní tlak angiotensinu.
- Ivabradin: Tento lék snižuje srdeční frekvenci. Lékaři jej předepisují, pokud je srdeční tep příliš rychlý (> 70 / min), a to i u beta -blokátorů, nebo pokud nejsou tolerovány.
- Digitalis: Přípravky s digitalisem zlepšují čerpací sílu srdce. Neprodlužuje život, ale zvyšuje kvalitu života a odolnost postižených. Digitalis (Digitoxin, Digoxin) se používá k řízení frekvence fibrilace síní, což je běžná srdeční arytmie.
- Diuretika: Diuretika jsou tablety na odvodnění. Vylučují uloženou tekutinu, takže srdce a cévy jsou méně namáhány. Používají se tedy vždy, když pacient trpí edémem.
- Podle nových evropských směrnic pro srdeční selhání standardní terapie zahrnuje diuretika, ACE inhibitory a beta blokátory a MRA v NYHA stadiích II-IV.
Každý lék může mít také vedlejší účinky. Například častým vedlejším účinkem inhibitorů ACE je suchý kašel. To je však obvykle neškodné. Antagonisté AT1 a diuretika mohou narušit rovnováhu solí v krvi, zatímco beta blokátory mohou výrazně zpomalit srdeční tep. Pokud se u pacientů se srdečním selháním vyskytnou vedlejší účinky léků, měli by to sdělit svému lékaři. Může upravit dávkování nebo dokonce předepsat jiný přípravek.
Hloh pro srdeční selhání
Bylinná medicína doporučuje hlohové přípravky na srdeční selhání. Říká se, že zlepšují sílu kontrakce a zásobování srdečního svalu kyslíkem. Působí také proti srdečním arytmiím (antiarytmický účinek). Z vědeckého hlediska nebyla prokázána žádná relevantní a spolehlivá účinnost hlohu při srdečním selhání. Pokud si pacienti přesto chtějí vyzkoušet takové léčivé rostlinné přípravky, pak po konzultaci s lékařem nebo lékárníkem a navíc s konvenční léčbou srdečního selhání.
Substituce železa jako infuze je indikována, pokud je hodnota feritinu nižší než 100 mikrogramů na litr nebo saturace transferinu je nižší než 20 procent. Toto opatření může usnadnit dýchání. Protože železo je základní složkou našich transportérů kyslíku v krvi, červených krvinkách (erytrocytech). Nedostatek železa dříve nebo později vede k anémii, která podporuje srdeční selhání.
Hloh pro srdeční selhání
Kardiostimulátor proti srdečnímu selhání
U lidí s pokročilým srdečním selháním lze kombinovat s medikamentózní terapií takzvaný biventrikulární kardiostimulátor (CRT = cardial resynchronization therapy). Oba společně mohou kompenzovat slabé srdce. U CRT jsou dráty kardiostimulátoru vloženy do srdečních komor, aby znovu bily ve stejném rytmu.
Pacienti, kteří přežili srdeční zástavu nebo kteří trpí nebezpečnými srdečními arytmiemi, mají prospěch z implantabilního defibrilátoru (implantabilní kardioverter / defibrilátor, ICD).Zařízení se používá jako kardiostimulátor. Pokud detekuje nebezpečné narušení rytmu, způsobí elektrický šok.
Někdy lékaři také používají kombinované zařízení z obou systémů, takzvaný systém CRT-ICD (také systém CRT-D).
Chirurgická opatření
Pokud se srdeční selhání navzdory stávající terapii zhorší, může být nutné vyměnit staré srdce za nové (transplantace srdce). Pacienti mohou obdržet dárcovské srdce nebo umělé srdce. To může vést k různým komplikacím, jako jsou reakce na odmítnutí.
Zúžené koronární tepny (ischemická choroba srdeční, ICHS) jsou jednou z nejčastějších příčin srdečního selhání. Zhoršený průtok krve lze chirurgicky zlepšit rozšířením cév v rámci vyšetření srdečního katetru (dilatace balónku, případně s instalací stentu = cévní opora). Můžete také použít bypass.
Pokud jsou příčinou srdečního selhání vadné srdeční chlopně, může být nutná i operace. Někdy je možná „oprava“ (rekonstrukce) srdeční chlopně. V ostatních případech je vadná srdeční chlopně vyměněna (biologická nebo mechanická protéza chlopně).
Srdeční selhání: Co můžete udělat sami
Pokud vám lékař diagnostikoval srdeční selhání, je nutné dodržovat zdravý životní styl. To minimalizuje rizikové faktory a zvyšuje kvalitu života. Měli byste proto dbát na následující:
- Dieta: Jezte dietu s dostatečným množstvím ovoce a zeleniny. Pokud je to možné, vyhýbejte se živočišným tukům a jezte málo soli. Sůl zajišťuje, že se voda v těle ukládá. Srdce pak musí více pracovat.
- Příjem tekutin: Množství denního příjmu tekutin byste měli prodiskutovat se svým lékařem. Obecně platí, že pokud máte slabé srdce, nikdy byste neměli vypít tři a více litrů denně. Ideální je ve většině případů příjem tekutin kolem 1,5 litru denně.
- Cvičení: Účinná terapie srdečního selhání vždy zahrnuje cvičení a mírnou fyzickou aktivitu. V běžném životě můžete například chodit do práce pěšky a místo výtahu jít po schodech. Doporučují se také procházky, lehká silová a koordinační cvičení, plavání, jízda na kole a chůze. Můžete se také připojit ke sportovní skupině pro srdeční pacienty (rehabilitační sporty). Poraďte se se svým lékařem, jaké pohybové aktivity a sporty mají ve vašem případě smysl a do jaké míry smíte cvičit.
- Tělesná hmotnost: Nadváha má velmi negativní vliv na srdeční selhání. Pokud je váš index tělesné hmotnosti (BMI) vyšší než 40, rozhodně byste měli svoji váhu snížit. Hubnutí by mělo být kontrolované a pomalé a v každém případě pod dohledem lékaře. Pacienti se srdečním selháním s normální hmotností by měli také pravidelně kontrolovat svoji hmotnost, nejlépe denně. Velmi rychlý a velký nárůst hmotnosti může být známkou zadržování vody v těle. Pravidlo: Pokud přiberete o více než jedno kilo za noc, více než dvě kila za tři noci nebo více než 2,5 kila za týden, určitě musíte navštívit lékaře.
- Alkohol: Minimalizujte konzumaci alkoholu, protože alkohol může poškodit buňky srdečního svalu. Ženám se doporučuje, aby denně nekonzumovaly více než dvanáct gramů čistého alkoholu (standardní nápoj). Muži by neměli konzumovat více než 24 gramů čistého alkoholu (což odpovídá dvěma standardním nápojům) denně. Pacienti, jejichž srdeční selhání je způsobeno nadměrnou konzumací alkoholu (alkohol-toxická kardiomyopatie), by se měli alkoholu zcela vyhnout.
- Kouření: Nejlepší je přestat kouřit úplně!
- Očkování: Nechte se každoročně očkovat proti chřipce a každých šest let proti pneumokokům.
- Deník: V případě jakýchkoli stížností, které si všimnete, si deník zapište. Při příští návštěvě lékaře tedy nemůžete na nic zapomenout.
Cvičení na srdeční selhání
Pacientům se srdečním selháním se již dlouho doporučuje fyzický odpočinek a vyhýbání se fyzické námaze. Mnoho vědeckých studií však zjistilo pozitivní účinek mírného vytrvalostního tréninku na srdeční selhání. Fyzická aktivita je nejen bezpečná, ale je důležitou součástí léčby.
Cvičení při srdečním selhání zlepšuje fyzickou výkonnost a kvalitu života postižených. Stále však není jasné, zda má tato aktivita také vliv na délku života pacientů.
Varování: V případě akutních onemocnění, jako je akutní koronární syndrom, dušnost v klidu, zadržování vody v tkáni nebo zánět myokardu během předchozích dvou dnů, by se pacient neměl účastnit žádného sportu.
Začněte trénovat se srdečním selháním
Než může pacient začít cvičit, provede lékař spiroergometrii. To mu umožňuje určit maximální výkon pacienta. Pacient poté obdrží tréninkový plán na míru.
Který sport pro srdeční selhání?
Neexistuje žádný univerzální tréninkový plán pro osoby se srdečním selháním. Stejně jako u rekreačních sportů je při pokroku důležitá variabilita cvičení. Cvičení pro srdeční selhání se skládá ze tří složek:
- Intervalový trénink s vysokou intenzitou (HIT): třikrát týdně
- trénink mírné vytrvalosti: třikrát až pětkrát týdně
- Silový a vytrvalostní trénink: dvakrát až třikrát týdně
Intervalový trénink s vysokou intenzitou (HIT)
HIT obvykle začíná aktivní „klidovou fází“. To znamená, že se sportovec pohybuje ve střední intenzitě, tj. Na 50 procent svého maximálního výkonu. Doba trvání se obvykle pohybuje kolem tří až pěti minut. Následuje fáze intenzivního tréninku se zátěží 60 až 100 procent maximálního výkonu. Dělá to až tři minuty.
Poznámka: Trvání tréninkových fází v HIT musí být vždy přizpůsobeno individuálnímu zdraví a kondici dotyčné osoby.
U HIT se fáze odpočinku a intenzivní fáze střídají a tvoří cyklus. Na tréninku na sebe navazuje několik cyklů. Počet cyklů, které tvoří jednotku, je vždy přizpůsoben výkonu a duševnímu stavu pacienta. Trénink trvá celkem 15 až 30 minut.
Lidé se srdečním selháním by měli třikrát týdně absolvovat vysoce intenzivní intervalový trénink.
Mírný vytrvalostní trénink
Při mírném vytrvalostním tréninku zůstává intenzita tréninku po delší dobu stejná. Na začátku by měl pacient trénovat na 40 až 50 procent své maximální kapacity. Pokud tuto intenzitu udrží po dobu deseti až 15 minut, lze intenzitu zvýšit.
Dotyčný se řídí takzvaným ÖLI pravidlem (= častěji, déle, intenzivněji). To znamená, že se nejprve zvýší frekvence tréninku, potom doba trvání a nakonec intenzita.
Pokud lze tedy vytrvalostní trénink provádět po dobu 15 minut, frekvence tréninku se zvýší na tři až pět jednotek týdně. V dalším kroku se tréninkové jednotky prodlouží: místo 15 minut pak pacient trénuje 30 až 45 minut. Nakonec se intenzita zvýší: Namísto 40% maximálního výkonu jde nejprve na 50 procent, poté na 70 procent a poté až na 80 procent.
Vhodný vytrvalostní trénink pro osoby se srdečním selháním je například:
- (rychlá) chůze
- Chůze / nordic walking
- běhat
- Krokový aerobik
- Ergometr na kole nebo na kole
- Lezení po schodech (např. Na stepperu)
- plavat
- veslování
Na srdeční selhání se doporučují tři až pět jednotek vytrvalostního tréninku po 15 až 30 minutách.
Silová vytrvalost
Silový a odporový trénink je také důležitý pro osoby se srdečním selháním. Protože mnoho postižených vykazuje v pokročilém stádiu takzvaný syndrom chřadnutí. To vede ke snížení svalové hmoty a ztrátě síly.
Doporučujeme dynamický silový a vytrvalostní trénink s malou váhou a spoustou opakování. Aby byl vytvořen tréninkový plán, má smysl určit takzvané „jedno opakované maximum“ (1-RM), tj. Maximální váhu pro jedno opakování.
V ideálním případě začne pacient cvičit s intenzitou pod 30 procent 1-RM po dobu pěti až deseti opakování. Trénink se pak pomalu zvyšuje na 30 až 50 procent 1-RM s 15 až 25 opakováními.
Poznámka: Správné dýchání je v tomto tréninku obzvláště důležité: Navzdory námaze je třeba se vyvarovat tlakového dýchání.
Pacienti se srdečním selháním by měli dvakrát až třikrát týdně absolvovat silový a vytrvalostní trénink.
Srdeční selhání: průběh nemoci a prognóza
Srdeční selhání je nevyléčitelné. Pouze v několika málo případech mohou být příznaky sníženy do takové míry, že je možný zcela nerušený život. Každý pacient však může ovlivnit, zda a jak daleko nemoc postupuje. Změnou svého životního stylu a pečlivějším zacházením s nemocí mohou postižení udělat hodně pro zlepšení své prognózy.
Kromě životního stylu je to především dodržování, které musí pacienti zvážit. Při terapeutické loajalitě nebo dodržování předpisů lékař popisuje, do jaké míry pacienti dodržují předepsanou a diskutovanou terapii. To zahrnuje například pravidelné užívání předepsaných léků, i když v tuto chvíli nemusí být vůbec žádné příznaky. Komplikacím a zhoršení celkového stavu lze předem zabránit.
Součástí dodržování pravidel jsou také pravidelné kontroly u rodinného lékaře. Pokud jsou hodnoty krve (např. Elektrolyty, hodnoty ledvin) mimo normální rozmezí, jsou nutné častější kontroly.
Důležité také v případě srdečního selhání: Pokud máte podezření, že se váš stav zhoršil, okamžitě navštivte lékaře!
Srdeční selhání: naděje dožití
Statisticky polovina všech pacientů zemře do pěti let po diagnostikování „srdečního selhání“. Průměrná délka života a kvalita života pacientů se však v posledních letech zvyšují díky stále se zlepšující lékařské péči. Postižení nyní mají lepší prognózu a navzdory nemoci mají stále poměrně vysokou délku života. V jednotlivých případech to závisí na typu (genezi) onemocnění, věku postiženého, možných souběžných onemocněních a osobním životním stylu.
Na úmrtních listech je často jako příčina smrti uvedeno „srdeční selhání“. Jedná se o akutní srdeční selhání, které v mnoha případech vede ke smrti.
Dodatečné informace
Doporučení knihy:
- Zvláštní svazek o srdečním selhání od German Heart Foundation
Pokyny:
- Kapesní pokyny „Srdeční selhání“ Německé kardiologické společnosti (stav: 2016)
- Národní směrnice péče „Chronické srdeční selhání“ Pracovní skupiny vědeckých lékařských společností (AWMF) a kol. (Stav: 2017)










.jpg)