Glioblastom
Ricarda Schwarz studovala medicínu ve Würzburgu, kde také dokončila doktorát. Po celé řadě úkolů praktického lékařského výcviku (PJ) ve Flensburgu, Hamburku a na Novém Zélandu nyní pracuje v neuroradiologii a radiologii ve Fakultní nemocnici v Tübingenu.
Více o odbornících na Veškerý obsah je kontrolován lékařskými novináři.Glioblastom (multiformní glioblastom) je zhoubný nádor na mozku. Obvykle se vyvíjí v krátkém časovém období u lidí středního věku. Rizikové faktory jsou do značné míry neznámé. Navzdory intenzivní léčbě sestávající z chirurgie, záření a chemoterapie je průměrná délka života glioblastomu jen něco málo přes rok. Zde si můžete přečíst vše, co potřebujete vědět o glioblastomu.
Kódy ICD pro toto onemocnění: Kódy ICD jsou mezinárodně uznávané kódy pro lékařské diagnózy. Lze je najít například v lékařských listech nebo na potvrzeních o pracovní neschopnosti. D43C71D33

Glioblastom: popis
Jako nádor na mozku patří glioblastom do skupiny gliomů. Světová zdravotnická organizace (WHO) přiřazuje glioblastom stupně 4 mozkovým nádorům. Jedná se o nejvyšší stupeň závažnosti, kterého může nádor na mozku dosáhnout.
Většinou se nádor tvoří na jedné hemisféře mozku a rychle roste přes bar do druhé hemisféry mozku. Svým tvarem pak připomíná motýla, proto je někdy jasně označován jako „motýlí gliom“.
Pokud prozkoumáte nádorovou tkáň pod mikroskopem, můžete vidět malé dutiny (cysty), mrtvou tkáň (nekrózy) a krvácení. Tento barevný a často proměnlivý vzhled dal nádoru název glioblastoma multiforme nebo barevný gliom.
Primární a sekundární glioblastom
Protože jeho nádorové buňky pocházejí z astrocytů v mozku (speciální typ buněk), je glioblastom také známý jako astrocytom (stupeň IV). V závislosti na přesném původu se rozlišuje primární a sekundární typ nádoru:
Primární glioblastom vzniká přímo ze zdravých astrocytů a je mnohem častější než sekundární nádor. Může se vyvinout během několika týdnů a primárně postihuje starší lidi ve věku od šesti do sedmi let.
Sekundární glioblastom se vyvíjí z astrocytomu nižšího stupně WHO, tj. Již existujícího nádoru vytvořeného z astrocytů. V tomto případě je glioblastom konečným stadiem prodlouženého nádorového onemocnění. Maximální věk pacientů je mezi 50 a 60 lety.
Glioblastom: výskyt
Glioblastom je častější u mužů než u žen. Každý rok se v malém městě se 100 000 obyvateli, jako je Trevír nebo Chotěbuz, vyvine takový nádor na mozku kolem tří lidí. Nejde jen o nejběžnější gliom, ale také o nejčastější primární maligní nádor na mozku u dospělých.
Speciální varianta: gliosarkom
Gliosarkom je varianta klasického glioblastomu, která se od něj liší v určitých tkáňových vlastnostech. Diagnóza, terapie a prognóza jsou u obou stejné.
Glioblastom: příznaky
Jako téměř u všech nemocí mozku, symptomy glioblastomu také závisí především na přesném umístění proliferující tkáně. V závislosti na oblasti mozku se mohou objevit zcela odlišné příznaky. Pokud glioblastom způsobuje příznaky, obvykle se objevují mnohem náhle a přibírají rychleji než u jiných mozkových nádorů. Tento nádor se totiž může vyvinout během několika týdnů a velmi rychle roste. Mozek se nedokáže tak rychle přizpůsobit jiným tlakovým podmínkám.
Běžnými příznaky glioblastomu jsou bolesti hlavy. Obvykle se objevují v noci nebo brzy ráno a s postupem dne se zlepšují. Na rozdíl od běžných bolestí hlavy se pravidelně opakují a jsou stále závažnější. Léky často zůstávají neúčinné.
Dalšími možnými příznaky jsou záchvaty a změny osobnosti. Pokud glioblastom roste v centru řeči nebo v ovládacích centrech jednotlivých svalů, mají postižené potíže s mluvením nebo pohybem. Vzhledem k tomu, že se tyto příznaky mohou objevit náhle, není neobvyklé, že je mrtvice špatně diagnostikována.
U glioblastomu v konečném stadiu je nádor obvykle tak velký, že způsobuje zvýšený nitrolební tlak. Postižení jsou často nevolní, zvláště ráno. Někteří zvracejí. Pokud se tlak stále zvyšuje, pacienti často vypadají unavení nebo ospalí. V extrémních případech může glioblastom dokonce způsobit komatózní stavy.
Příznaky glioblastomu
Více o jednotlivých příznacích mozkových nádorů, jako je glioblastom, si můžete přečíst v článku Příznaky nádoru mozku.
Glioblastom: příčiny a rizikové faktory
Glioblastom vzniká z takzvaných astrocytů. Tyto buňky tvoří většinu podpůrných buněk (gliových buněk) v centrálním nervovém systému. Vymezují nervovou tkáň z povrchu mozku a cév. Stejně jako ostatní buňky v těle se astrocyty pravidelně obnovují. Mohou nastat chyby, které vedou k nekontrolovanému růstu buněk a nakonec k nádoru.
Kromě toho může glioblastom také pocházet z již existujícího nádoru: V astrocytomu klasifikovaném WHO jako druhý nebo třetí stupeň se nádorové buňky mohou maligně změnit a přeměnit ho na glioblastom stupně 4. Tento průběh glioblastomu je méně častý.Nádor se většinou tvoří přímo (primárně), tj. Ze zdravých buněk.
Rizikové faktory pro glioblastom
Proč se glioblastom vyvíjí, nebylo dosud dostatečně objasněno. Jediným zavedeným rizikovým faktorem je ionizující záření. Lidé jsou obvykle vystaveni škodlivým dávkám záření jako součást radiační terapie, tj. Ozařování jiného nádoru může způsobit takový nádor na mozku.
Je také známo, že lidé s určitými základními chorobami mají větší pravděpodobnost vzniku glioblastomu než lidé bez těchto onemocnění. Patří sem na jedné straně Turcotův syndrom a na straně druhé nemoci, které jsou obecně spojeny se sklonem k tvorbě gliomů (jako je glioblastom): neurofibromatóza typu I (von Recklinghausenova choroba) a typu II, tuberózní skleróza (Bournville) -Pringleova choroba) a Li Fraumeni syndrom. Tato velmi vzácná onemocnění jsou obvykle spojena s typickými kožními změnami.
Glioblastom: vyšetření a diagnostika
Příznaky tohoto nádoru na mozku, jako jsou bolesti hlavy, poruchy řeči nebo epileptické záchvaty, které se obvykle objeví náhle, způsobují, že většina pacientů navštíví neurologa. Aby shromáždil anamnézu (anamnézu), nejprve se podrobně zeptá na symptomy a jejich časový průběh, stejně jako na jakákoli základní nebo předchozí onemocnění. Aby lékař získal lepší přehled, provede poté neurologické vyšetření. Pokud je podezření na nádor na mozku, zahájí další vyšetřování.
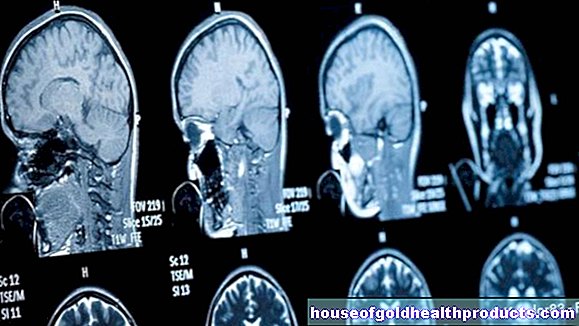
Magnetická rezonance a počítačová tomografie
Nejdůležitější diagnostický test pro glioblastom je magnetická rezonance (MRI) lebky. Pokud to z určitých důvodů není možné (např. Pokud máte kardiostimulátor), používá se jako alternativní zobrazovací metoda počítačová tomografie (CT). Ve většině případů je pacientovi před vyšetřením injekčně podána kontrastní látka, která je následně absorbována nádorem. Výsledkem je, že se při zobrazování obvykle jeví jako jasná prstencová struktura. Přestože je tento vzhled pro glioblastom velmi charakteristický, obvykle se odebere vzorek tkáně (biopsie).
biopsie
Odebrání a vyšetření vzorku tkáně z nádoru slouží na jedné straně k zajištění diagnózy a na druhé straně k určení přesných vlastností tkáně. Ty mohou ovlivnit následnou terapii glioblastomem. Pokud nádorové buňky ztratily určitou oblast genetického materiálu (1 p / 19q) nebo jsou chemicky změněny v určité genové oblasti (MGMT), lze je lépe léčit chemoterapeutickými činidly. Nádory s těmito změnami lze tedy léčit cíleněji.
Glioblastom: léčba
U glioblastomu je zvolenou léčbou operace, která je co nejradikálnější. Oblast tumoru je poté ozářena, aby se usmrtily všechny zbývající buňky tumoru. Současně většina pacientů dostává chemoterapii temozolomidem. Po ozáření to bude pokračovat dalších šest měsíců. Starší pacienti, jejichž nádory splňují určité vlastnosti MGMT, mohou být také léčeni pouze ozařováním nebo chemoterapií.
Pokud se nádor po úspěšné terapii vrátí, bude o nové operaci, ozařování nebo chemoterapii rozhodnuto individuálně. Kromě temozolomidu jsou jako léčiva k dispozici účinné látky, jako je CCNU nebo protilátka bevacizumab.
Pole nádorové terapie
Kromě chirurgické, lékové a radiační terapie nabízejí speciální léčebná centra ještě čtvrtou možnost terapie s takzvanými poli pro léčbu nádorů (TTFields). Jedná se o střídavá elektrická pole určité frekvence (200 kHz), která mají inhibovat růst glioblastomu. Cílem je udržet stav, kterého bylo do té doby dosaženo, co nejdéle.
Pro ošetření TTFields jsou na oholenou pokožku hlavy přilepeny speciální keramické gelové polštářky, které vytvářejí jakousi kapuci. Prostřednictvím těchto podložek se pak vytváří střídavá elektrická pole. V důsledku toho by se nádorové buňky již neměly správně rozdělovat a v nejlepším případě zemřít.
Střídavá pole jsou generována zařízením na baterie, které může pacient nosit v batohu. Obecně tato terapie glioblastomem probíhá ambulantně - tj. Převážně v domácím nebo každodenním životě pacienta. Odborníci doporučují používat TTFields alespoň 18 hodin denně. Nalepené podložky zůstávají na pokožce hlavy a mění se přibližně každé tři až čtyři dny.
Kromě léčby TTFields pacienti nadále užívají lék temozolomid.
Náklady převezme společnost TTFields
Od května 2020 přebírají zákonná zdravotní pojištění léčbu TTFields u pacientů s nově diagnostikovaným glioblastomem. Předpokladem je, aby nádor po dokončení radiochemoterapie znovu nerostl (brzy). Aby to vyloučili, lékaři nejprve objednají skenování hlavy magnetickou rezonancí (MRI).
Lékaři z různých oborů - jako je neurologie, radiační terapie a protinádorová medicína - na takzvané nádorové konferenci předem určí, která terapie je zvláště vhodná pro každého pacienta. Léčbu hradí zákonné zdravotní pojištění pouze tehdy, když zúčastnění lékaři doporučí TTFields.
Žádná standardní terapie (zatím)
Podle současných směrnic Evropské společnosti pro neuroonkologii nelze léčbu polí pro nádorovou terapii (zatím) považovat za standardní terapii glioblastomu. Někteří odborníci, například Německá neurologická společnost (DGN), zpočátku požadují další nezávislá studia. Ty mají mimo jiné potvrdit slibné výsledky registrační studie.
Podle této studie žili pacienti na kombinované terapii TTFields a temozolomidem déle než ti, kteří dostali lék bez souběžné léčby TTFields. Kvalita života obou skupin pacientů byla v obou skupinách podobná.
Odborníci z Institutu pro kvalitu a účinnost ve zdravotnictví (IQWiG) ve svém prohlášení hodnotili dodatečný přínos kombinované terapie jako pozitivní. Federální smíšený výbor (G-BA) se řídil tímto hodnocením a zahrnul možnost léčby do katalogu služeb zákonných zdravotních pojišťoven.
Kritici však považují výsledky registrační studie doplňkové léčby TTFields za méně jasné. Kritizují například návrh studie, protože neexistovala srovnávací skupina s „falešným zacházením“. Podle názoru těchto kritiků je pozitivní přínos léčby TTFields stále nejasný. Účastníci studie mohli také žít déle, protože dostali intenzivnější péči.
možné vedlejší účinky
Nechte svého lékaře podrobně vysvětlit výhody a nevýhody léčby nádorovými terapeutickými obory. Celkově je léčba TTFields považována za dobře snášenou. Nejčastějšími vedlejšími účinky zaznamenanými v registrační studii bylo podráždění kůže z přiložených polštářků (zarudnutí, zřídka svědění nebo puchýře).
Experti IQWiG v prohlášení také poukazují na to, že někteří pacienti se mohou cítit omezováni ve svém každodenním životě dlouhým každodenním používáním drátěných podložek.
Úleva od symptomů onemocnění
Kromě výše uvedených terapií, které přímo bojují s nádorem, se často používají opatření ke zmírnění symptomů onemocnění. Vzhledem k tomu, že glioblastom má velmi špatnou prognózu, je pro mnoho postižených lidí a jejich rodin obtížné tuto nemoc zvládnout. Některé lze podpořit psychoterapií nebo pastorací.
Glioblastom: průběh a prognóza onemocnění
Zpravidla nelze vyléčit glioblastom ani při maximální terapii. Pacienti, kteří podstoupili operaci, ozařování a chemoterapii, mají střední dobu přežití přibližně 15 měsíců. Téměř deset procent pacientů přežije pět let. Bez terapie je průměrná doba přežití kolem dvou měsíců. S chirurgickým zákrokem je to kolem pěti měsíců, s chirurgickým zákrokem plus radiační terapií kolem 12 měsíců.
Průměrná délka života a kvalita také závisí na individuálních faktorech. Nádorové buňky nemají stejné vlastnosti u každé postižené osoby. Některé lze snáze léčit než jiné. Pokud se nádor během terapie rychle zmenší, prognóza glioblastomu je obvykle lepší než v jiných případech.
Chemoterapie a radiační terapie jsou navíc pacienty tolerovány odlišně. Pokud jsou vedlejší účinky příliš silné, terapie glioblastomem způsobí postiženým více škody než užitku. Poté by mělo být individuálně zváženo, zda by léčba měla pokračovat méně intenzivně. Tímto způsobem ovlivněné osoby do určité míry ovlivňují průběh samotného glioblastomu: Akceptují kratší životnost, pokud to zlepší jejich kvalitu života s glioblastomem.
Tagy: zuby teenager cestovní medicína